Prognostička vrijednost pentraxina-3 kod pacijenata sa COVID-19: sistematski pregled i meta-analiza incidencije mortaliteta
Nov 03, 2023
sažetak:U posljednje tri godine čovječanstvo se suočava s jednom od najozbiljnijih zdravstvenih vanrednih situacija zbog globalnog širenja bolesti korona virusa (COVID-19). U ovom scenariju, istraživanje pouzdanih biomarkera mortaliteta od COVID-19 predstavlja primarni cilj. Čini se da je Pentraxin 3 (PTX3), visoko konzervirani protein urođenog imuniteta, povezan sa lošijim ishodom bolesti. Na osnovu gore navedenog, ovaj sistematski pregled i metaanaliza procijenili su prognostički potencijal PTX3 kod bolesti COVID-19. Uključili smo 12 kliničkih studija koje su procjenjivale PTX3 kod pacijenata sa COVID-19. Iz našeg istraživanja, otkrili smo povećane nivoe PTX3 u poređenju sa zdravim subjektima, a posebno, PTX3 je bio još više povećan u teškim slučajevima COVID-19, a ne u neteškim slučajevima. Osim toga, izvršili smo meta-analizu kako bismo utvrdili da li postoje razlike između pacijenata na intenzivnoj i neintenzivnoj njezi COVID-19 u smrtnim slučajevima povezanim s PTX3-. Kombinovali smo 5 studija za ukupno 543 pacijenata na intenzivnoj nezi naspram 515 pacijenata koji nisu na intenzivnoj nezi. Pronašli smo visoku signifikantnu smrt od PTX3-odnosa kod hospitalizovanih osoba na ICU COVID-19 (184 od 543) u poređenju sa neintenzivnom (37 od 515), sa ukupnim učinkom OR: 11,30 [2. 00, 63,73];p = 0.006. Zaključno, ispitali smo PTX3 kao pouzdan marker loših ishoda nakon infekcije COVID-19, kao i prediktor stratifikacije hospitaliziranih pacijenata.

cistanche koristi za muškarce - jača imuni sistem
Keywords: Pentraxin-3 (PTX3); COVID-19; SARS-CoV-2; mortalitet; imunopatologija
1. Uvod
SARS-CoV-2 virus pripada porodici Coronaviridae, podfamiliji Orthocoronavirinae i strukturno se može definisati kao omotani jednolančani RNA virus sa pozitivnim čulom [1–3]. Tokom posljednje tri godine, širenje SARS-CoV-2 dovelo je do jedne od najtežih vanrednih situacija u javnom zdravstvu u svijetu, poznate kao pandemija bolesti korona virusa (COVID-19). Zarazna bolest COVID-19, koja je prvi put prijavljena u gradu Wuhan (Kina) u decembru 2019. godine, brzo se proširila na ostatak svijeta, a Svjetska zdravstvena organizacija (WHO) proglasila je pandemiju COVID{11}} 11. marta 2020. [4]. Najčešće kliničke manifestacije, nakon perioda inkubacije od 2 do 14 dana (medijan 5 dana), su heterogene i mogu značajno varirati u težini između pacijenata, u rasponu od potpuno asimptomatske bolesti do slučajeva povezanih s blagim ili umjerenim simptomima sličnim gripi kao što su kašalj, groznica, mijalgija, glavobolja, dispneja, bol u grlu, dijareja, mučnina, povraćanje, gubitak ukusa i mirisa. Smrtnost se procjenjuje na prosječno 5%, ali rizik od teške/kritične infekcije i smrti raste s godinama i u prisustvu komorbiditeta, kao što su kardiovaskularne bolesti, dijabetes, hipertenzija, kronične respiratorne bolesti, rak, itd. [5]. Štaviše, mnoga genetska i ne-genetska stanja kod svakog pojedinca mogu uticati na ishod, što dovodi ljude u visok rizik od razvoja određene težine tokom infekcije.

cistanche biljka koja povećava imuni sistem
Do danas, neki od glavnih kliničkih problema vezanih za COVID-19 djelimično su ublaženi usavršavanjem dostupnih farmakoloških agenasa. Konkretno, brzi razvoj vakcina i brza profilaksa velikog dela populacije je u tom pogledu gotovo dostignuće bez presedana u modernoj medicini. Podaci iz literature koji se raspituju o efikasnosti vakcina (51 studija iz 14 zemalja) naglašavaju kako je vakcinacija protiv COVID-19 pružila značajan, snažan i produženi zaštitni efekat kako za hospitalizaciju, tako i za hospitalizaciju u jedinicama intenzivne nege (ITU) i smrt od COVID-19 [6]. Uprkos svim ovim dostignućima, pandemija COVID-19 i dalje predstavlja nekoliko značajnih izazova. Najrelevantnija zabrinutost vezana za kontinuiranu perzistenciju pandemije predstavlja izbijanje novih virusnih varijanti sa većom infektivnošću ili mortalitetom, ili manjom odgovornošću na trenutno dostupne terapeutske agense [7]. I dalje su potrebni napori da se bolje razumiju patofiziološki mehanizmi COVID-19, kao i imunološki odgovor na virus koji se stalno mijenja, da se identifikuju novi farmakološki alati i pronađu pouzdani prognostički prediktori bolesti i/ili pojava dugotrajnih promjena. Pentraxin-3 (PTX3), bitna komponenta humoralnog urođenog imuniteta, prepoznat je u otpornosti na odabrane patogene i regulaciji upale [8,9]. PTX3 pripada superfamiliji pentraksina, evolucijski očuvanoj grupi proteina sa suštinskom ulogom u prepoznavanju sopstvenih i ne-samo-antigena. Sličnost sa kratkim pentraksinom C-reaktivnim proteinom (CRP) potaknula je istraživanja o korisnosti PTX3 kao markera u različitim ljudskim stanjima infektivnog ili upalnog porijekla. Za razliku od CRP-a, koji u suštini proizvodi jetra kao odgovor na interleukin (IL)-6 tokom odgovora akutne faze [10], PTX3 se brzo proizvodi u nekoliko tipova ćelija, uključujući mijeloične ćelije, endotelne ćelije i respiratorni epitel ćelije, posebno kao odgovor na IL-1, faktor tumorske nekroze, mikrobne molekule i oštećenje tkiva [8,9]. Lokalna proizvodnja od strane različitih tipova ćelija na inflamatornim mestima i oslobađanje prethodno formiranog proteina od strane neutrofila kao odgovor na primarne proinflamatorne citokine ili mikrobno prepoznavanje objašnjavaju brzinu povećanja PTX3 u ovim stanjima. Među svojim ulogama u organizmu, PTX3 je uključen u prepoznavanje i eliminaciju patogena, djelujući kao opsonin i stoga stimulirajući fagocitozu [11]. PTX3 značajno pojačava odgovor neutrofila [12], doprinoseći na taj način pojačanju i produženju upalnog odgovora. Ova aktivnost striktno zavisi od aktivacije alternativnog puta komplementa, uglavnom kroz vezivanje receptora komplementa 3 (CD11b/CD18) [12]. PTX3 može stupiti u interakciju s komponentom komplementa 1q (C1q) [13], prateći mehanizam neovisno o kalcijumu, indukujući tako aktivaciju klasičnog puta komplementa. Stoga, dok PTX3 može doprinijeti uklanjanju patogena, on također može pogoršati ozbiljnost patoloških inflamatornih odgovora [14]. Aberantni odgovor organizma na infekciju može dovesti do stanja kao što je sindrom sistemskog inflamatornog odgovora (SIRS), koji u teškim slučajevima može dovesti do sepse. Da bi se ovo potvrdilo, visoke koncentracije PTX3 u plazmi su povezane sa ozbiljnošću bolesti i smrtnošću u različitim patološkim stanjima [15,16]. Pokazalo se da PTX3 djeluje kao biomarker aktivnosti bolesti u upalnim stanjima koja zahvaćaju vaskularni krevet, od ateroskleroze do vaskulitisa [16,17], kao i kod promjena imuniteta. Imuni sistem je ključan u zaštiti organizma i efikasnom odgovoru na virusne respiratorne infekcije i, u tom smislu, infekcija SARS-CoV-2 nije izuzetak. Imune ćelije imaju skup specifičnih ekstracelularnih i citosolnih receptora, tj. Toll-like receptore (TLR), receptore slične RIG-u (RLR), NOD-like receptore (NLR), a odsutni su kod melanoma 2 (AIM2) sličnih receptore (ALR), što im omogućava da rano odgovore na specifične upalne signale, kao što su molekularni obrasci povezani s patogenom (PAMP) i molekularni obrasci povezani s oštećenjem (DAMP). Nakon interakcije sa ovim virusnim stimulansima, dolazi do specifičnog imunološkog odgovora, sa oslobađanjem mnoštva rastvorljivih faktora, citokina, hemokina i sistema komplementa [18]. Dostavljeno je nekoliko dokaza koji pokazuju da imunološka memorija na SARS-CoV-2 može trajati i duže od 6 mjeseci nakon infekcije [19,20]. Zaista, studije koje posebno procjenjuju imunološku memoriju na SARS-CoV-2 otkrile su da se memorijske CD{68}} T ćelije i memorijske CD8+ T ćelije mogu otkriti 6 mjeseci nakon infekcije u 90% i 70% rekonvalescentnih pacijenata, odnosno B-ćelija pamćenja kod skoro svih pacijenata u istom vremenskom okviru [19,20]. Pored gore navedenog imunološkog pamćenja, postoje dokazi da infekcija SARS-CoV-2 može izazvati dugotrajne abnormalnosti imunološkog odgovora koje se mogu otkriti 11 mjeseci nakon infekcije [21], što također uzrokuje jasan pomak u CD{{80} } i CD8+ ćelije 3 mjeseca nakon infekcije [22]. Ova klinička slika, poznata kao post-COVID-19 sindrom, uključuje različite neurološke, kardiovaskularne, autoinflamatorne, bubrežne i endokrine manifestacije, koje mogu trajati nekoliko mjeseci [23].
S obzirom na PTX3 obrazac, čini se da se povećao tokom bolesti COVID-19, a tako visoki nivoi su povezani sa većim rizikom od smrtnosti [24]. Stoga bi PTX3 mogao biti mogući prediktor kliničkog toka pacijenata nakon infekcije. Druge studije predlažu PTX3 kao diskriminirajući faktor bolničke stratifikacije, ukazujući na to kako bi njegovi visoki nivoi bili povezani sa vjerovatnijim prijemom na intenzivnu terapiju nego na druga odjeljenja. Međutim, specifičan utjecaj PTX3 na napredovanje COVID-19 još uvijek je nejasan zbog nedostatka velikih multicentričnih ispitivanja, kao i nekoliko studija u literaturi zbog kratkog vremena od pandemije. Dakle, još uvijek treba definirati da li PTX3 ima prognostičku vrijednost i evidentan klinički značaj. Ovaj sistematski pregled imao je za cilj procjenu vrijednosti PTX3 kao dijagnostičkog i prognostičkog faktora u infekciji COVID-19 i također diskutovati, putem kvantitativne metode (meta-analize) o povezanom povećanju mortaliteta kod različitih hospitaliziranih pacijenata. Tačne procjene nivoa PTX3 kod pacijenata sa COVID-19 mogu biti korisne u pružanju nove perspektive za kliničku praksu i praćenje.

cistanche koristi za muškarce - jača imuni sistem
Kliknite ovdje za pregled proizvoda Cistanche Enhance Immunity
【Zatražite više】 Email:cindy.xue@wecistanche.com / Whats App: 0086 18599088692 / Wechat: 18599088692
2. Metode
2.1. Metode
Bibliografske baze podataka PubMed (MEDLINE) i Embase (OVID) su pažljivo pregledane za pretraživanje literature. Koristili smo Preferirane stavke izvještavanja za protokole sistematskog pregleda i meta-analize (PRISMA-P) kao smjernice za izvještavanje o istraživačkoj strategiji studija. APC i AA su izvršili bibliografsko pretraživanje na osnovu kriterijuma podobnosti sažetih u tabeli 1 i uzeli u obzir samo članke napisane na engleskom jeziku.
Tabela 1. Opis kriterija podobnosti.

Dva stručnjaka za sadržaj (MC i EE) dizajnirali su strategiju pretraživanja i nadgledali studiju. Nisu nametnuti nikakvi geografski kriteriji isključenja ili privremena ograničenja. U PubMed-u (MEDLINE) i Embase (OVID), termini koji se odnose na PTX3 i COVID-19 ispitani su korištenjem specifičnih ključnih riječi navedenih u Tabeli 2.
Tabela 2. Kombinacije ključnih riječi koje se koriste tokom strategije pretraživanja.

2.2. Odabir studija
Nakon pretraživanja PubMed-a (MEDLINE) i Embase-a (OVID), uklonili smo duplikate, a zatim su dva autora recenzija (APC i AA) pojedinačno pregledala naslove i sažetke svih identificiranih zapisa kako bi uklonili članke koji nisu bili relevantni. Shodno tome, pregledali smo članke u punom tekstu kako bismo odabrali zapise koji su najviše odgovarali kriterijima podobnosti; suprotstavljena mišljenja su riješena posredovanjem trećeg autora recenzije (EE). Ekstrakciju podataka iz uključenih članaka izvršila su dva autora (APC i AA). Od 12 uključenih studija prikupili smo sljedeće podatke: naslov, autor(i), godina izdanja, područje istraživanja (tj. geografska zona), studijska populacija (tj. različite populacije pacijenata sa COVID-om ili zdravih subjekata, intenzivna intenzivna terapija naspram onih koji nisu). -ICU).
2.3. Procjena rizika od pristrasnosti
Kvalitet prihvatljivih zapisa opisanih u ovom sistematskom pregledu pojedinačno su ocijenila dva recenzenta (APC i AA) koristeći Newcastle Ottawa skalu (NOS; vidi dodatnu tabelu S1) kao što je prethodno opisano [25,26]. Na osnovu ove prosudbe, vrijednost studije je klasifikovana kao niska, srednja ili visoka. Nesličnosti u zadacima bodova su riješene uključivanjem trećeg autora recenzije (EE). Nakon evaluacije autora, nijedan od članaka nije smatran pod visokim rizikom od pristrasnosti.
2.4. Metode sinteze podataka za meta-analizu
Za statističku analizu u kvantitativnoj sintezi koristili smo mjeru omjera šansi (OR) i model slučajnih efekata sa Mantel–Haenszel metodom. Na kraju smo dobili objedinjene procjene varijantnog efekta (OR) s pripadajućim 95% intervalom povjerenja (CI). Heterogenost je procijenjena grafičkim pregledom šumskih parcela, a zatim procijenjena pomoću I2 statistike kao što je prethodno opisano [25,26]. Za izvršenje meta-analize dobijenih podataka korišten je Review Manager (Rev Man. Verzija 5.4. Kopenhagen: The Nordic Cochrane Centre, The Cochrane Collaboration, 2014).
3. Rezultati i diskusija
3.1. Nalazi iz sistematske pretrage
Ilustrovali smo ceo proces skrininga na slici 1 kroz PRISMA-P dijagram toka. Tokom prvog koraka pretrage pomoću gore navedenih ključnih riječi identifikovali smo 2390 zapisa u PubMed (MEDLINE) i Embase (OVID) bazama podataka. Nakon uklanjanja duplikata, dobili smo 1359 zapisa, koji su analizirani po naslovu i sažetku kako bi se ocijenila njihova podobnost. Isključili smo 1326 članaka nakon čitanja naslova i sažetka jer nisu bili relevantni za naše pitanje za pregled. Zatim smo ispitali puni tekst 33 članka radi podobnosti, isključujući 21 zapis jer nisu odgovarali utvrđenim kriterijima za uključivanje i isključenje. Uključili smo 12 studija u naš sistematski pregled kao što je prikazano u PRISMA dijagramu toka prikazanom na Slici 1 pošto smo procijenili PTX3 kod pacijenata sa COVID-19, a posebno upoređivali COVID-19 pacijente sa zdravim subjektima ili analizirali nivoe PTX3 u stratifikaciji od COVID-19 hospitaliziranih. Također smo izvršili metaanalizu o incidenci mortaliteta u vezi sa nivoima PTX3 kod različitih hospitaliziranih pacijenata sa COVID-19. U tu svrhu, od 12 studija uključenih u sistematski pregled, odabrali smo samo 5 zapisa koji su procjenjivali nivoe PTX3 u intenzivnoj intenzivnoj njezi u poređenju sa pacijentima koji nisu na intenzivnoj nezi.

Slika 1. PRISMA dijagram toka. Slika opisuje svaki korak strategije pretraživanja i skrininga, sav proces je obavljen prema PRISMA-P smjernici
3.2. Evaluacija uključenih studija u sistematski pregled
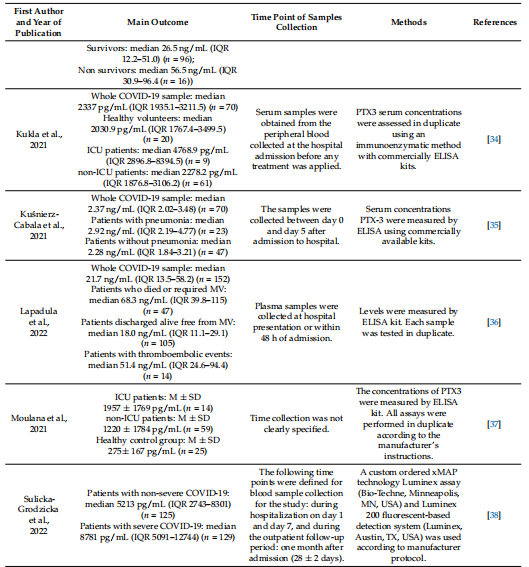
U svakoj uključenoj studiji nivoi PTX3 su procijenjeni laboratorijskim testiranjem pri prijemu u bolnicu. Sveukupno, vrijednosti PTX3 bile su značajno veće kod pacijenata sa COVID-19 nego kod zdravih ispitanika, što ukazuje na promjenu imunoinflamatornog procesa nakon infekcije u kojoj bi PTX3 mogao djelovati kao glavni pokretač. Nadalje, analizirajući stratifikaciju hospitaliziranih pacijenata (u studijama u kojima je predstavljen), primijetili smo da je PTX3 značajno povećan kod pacijenata na intenzivnoj intenzivnoj njezi kojima je potrebna mehanička ventilacija i adekvatna njega s obzirom na životno ugroženo stanje. Nivo PTX3 bio je nešto niži kod pacijenata primljenih na druga odjeljenja. PTX3 vrijednosti su sažete u Tabeli 3, dok je detaljan opis uključenih studija predstavljen u odjeljku Diskusija.
Tabela 3. Tabela koja rezimira članke uključene u sistematski pregled i povezane nivoe PTX3 u različitim predmetima.

Tabela 3. Nast.

Tabela 3. Nast.
3.3. Meta-analiza incidencije mortaliteta među različitim COVID-19 populacijama
Od skrininga koji je obavljen da bi se identifikovale studije koje ispunjavaju uslove za meta-analizu, samo pet zapisa odgovaralo je kriterijumima uključivanja (kvantitativna procena PTX3 u intenzivnoj intenzivnoj nezi u odnosu na hospitalizovane pacijente koji nisu na intenzivnoj nezi). U uključenim studijama, PTX3 je predložen kao mogući prognostički faktor kod pacijenata sa COVID-19, a njegovi nivoi su utvrđeni rutinskim laboratorijskim testovima.
Tih pet članaka je razjasnilo PTX3 kao prediktor stepena hospitalizacije, pa su se njegove visoke vrijednosti često odnosile na pacijente kojima je potrebna mehanička ventilacija i njega na intenzivnoj nezi. Uzimajući u obzir ove pretpostavke, željeli smo kvantitativnom analizom istražiti stepen mortaliteta među pacijentima COVID-19 koji su primljeni na intenzivnu intenzivnu njegu, upoređujući ih sa onima koji nisu na intenzivnoj nezi. Kao što je prikazano na šumskoj parceli (Slika 2), OR se kreću između 2,40–236,47, i iako je heterogenost bila značajna (I2=86%), ukupni OR je bio 11,30 (95% CI: 2.{13} }–63,73) i test za ukupni efekat bio je p=0.006. Ovaj rezultat je otkrio snažnu statističku značajnost, što ukazuje na značajno povećanu stopu mortaliteta pacijenata na intenzivnoj intenzivnoj nezi u poređenju sa onima koji nisu na intenzivnoj nezi, pokazujući na taj način da visoki nivoi PTX3 kod pacijenata sa COVID{20}} primljenim na intenzivnu intenzivnu negu osim predviđanja stepena hospitalizacije su takođe pouzdani prediktor smrti pacijenata.

Slika 2. Šumski prikaz studija uključenih u kvantitativnu sintezu. Dijagram šuma opisuje incidencu mortaliteta između pacijenata na intenzivnoj i neintenzivnoj intenzivnoj nezi kod kojih su procijenjeni nivoi PTX3. Smrt pacijenata se označava kao događaj u odnosu na ukupan broj ispitanika. Kvadrati prikazuju procjenu efekta (OR) s veličinom svakog plavog kvadrata koja odgovara težini datoj svakoj studiji u meta-analizi. Horizontalne linije predstavljaju 95% CI koji odgovaraju svakoj procjeni efekta. Crni dijamant predstavlja ukupni efekat intervencije sa svojom širinom koja predstavlja ukupni CI od 95%. I2 statistika predstavlja meru heterogenosti. Ukupan efekat OR: 11.30 [2.00, 63.73]; p=0.006.
PTX3 se pokazao kao snažan nezavisni prediktor smrti bolji od konvencionalnih biomarkera kao što su CRP i IL-6. Zapravo, izvođenjem ukupne procjene pet studija uključenih u metaanalizu, samo se PTX3 može predložiti kao tačan prognostički faktor, što dovodi do konzistentnih i statistički značajnih rezultata, za razliku od CRP-a i IL-6 koji su bili varijabilni i ponekad slabo povezan sa smrtnošću. Ovi podaci su svakako vrijedni daljnjih kliničkih istraživanja.
3.4. Diskusija
SARS-CoV-2 je agent odgovoran za pandemijsku bolest COVID-19. Virus može ciljati respiratorni sistem, šireći se sa čovjeka na čovjeka putem respiratornih kapljica zaraženih subjekata [39]. Od nekoliko lokaliziranih slučajeva s kraja 2019. godine, bolest se brzo proširila po cijeloj planeti u prvim mjesecima 2020. godine. Od 13. januara 2023. godine, prema službenim podacima SZO-a prijavljeno je 661.545.258 potvrđenih slučajeva COVID-a{{11 }}, uključujući 6.700.519 smrtnih slučajeva.
Jedan od primarnih mehanizama teških kliničkih komplikacija je aberantni upalni odgovor koji je rezultat brze replikacije virusa u alveolarnim stanicama, što izaziva početni Th1 odgovor i kasniju masivnu infiltraciju makrofaga i neutrofila plućnog tkiva, kao i lučenje pro- inflamatorni citokini [40]. Ovaj patološki proces, poznat kao "citokinska oluja", doprinosi teškim i po život opasnim plućnim i ekstrapulmonalnim komplikacijama, što u konačnici dovodi do stanja multiorganske insuficijencije [41,42]. Predložena patogena hipoteza sugerira da produženo inflamatorno stanje povezano s hipersekrecijom citokina može biti odgovorno za stanje umjerene latentne upale, što zauzvrat može dovesti do simptoma povezanih s kroničnom upalom [43]. Procjena humoralnih molekula urođenog imuniteta, kao što je PTX3, u kontekstu bolesti COVID-19, mogla bi biti korisna u praćenju prognoze.

cistanche koristi za muškarce - jača imuni sistem
Stoga je ovaj sistematski pregled imao za cilj da analizira i sumira prognostičku vrijednost PTX3 kod pacijenata sa COVID-19, također razjašnjavajući povezane kliničke ishode kod različitih pacijenata hospitaliziranih COVID-19. Iako je širenje COVID-19 ograničeno na samo tri godine, pronašli smo nekoliko članaka koji analiziraju ulogu proteina PTX3 kod oboljelih pacijenata. Prihvatljivi napredak ukazao je na potencijalni značaj PTX3 kao pouzdanog prognostičkog faktora kod pacijenata sa COVID-19, kao iu različitim stepenima ozbiljnosti bolesti, kao što je intenzivna intenzivnost, u poređenju sa subjektima koji nisu na intenzivnoj nezi. Brunetta et al. procijenio prisustvo PTX3 kod pacijenata sa COVID-19 [28]. Autori su izveli studiju na dvije grupe pacijenata, od kojih se prva sastojala od 96 ispitanika primljenih u Klinički i istraživački centar Humanitas (Milano, Italija), a druga nezavisna kohorta od 54 osobe primljene u ASST Papa Giovanni XXIII (Bergamo, Italija) . Povećane koncentracije PTX3 u plazmi otkrivene su kod 96 pacijenata sa COVID-19 (medijan 17,3 ng/mL; p < 0.0001) zajedno sa značajnim povećanjem sadržaja IL-6 (p {{ 21}}.017), dok CRP evaluacija nije pokazala istaknute rezultate (p=0.082). Zaista, među različitim analiziranim inflamatornim markerima, PTX3 se pojavio kao snažan nezavisni prediktor 28-dnevnog mortaliteta u multivarijantnoj analizi [28]. Nivo PTX3 je bio viši kod mrtvih pacijenata u poređenju sa preživjelim osobama (medijan 39,8 ng/mL), ali i kod pacijenata na intenzivnoj intenzivnoj njezi u odnosu na pacijente na odjeljenju [28]. Ovi podaci su dodatno potvrđeni u kohorti od 54 pacijenta, PTX3 je rezultirao boljim prediktorom mortaliteta (p=0.026) od CRP (p=0.203) i IL-6 ( p=0.099) [28]. Genc et al. procijenio prediktivnu vrijednost PTX3 kod COVID-19 pneumonije [31]. Studija je provedena na 88 potvrđenih pacijenata sa COVID-19 od kojih je kasnije utvrđeno da su 59 preživjeli, a 29 ne preživjeli [31]. Veoma visoki nivoi PTX3 pronađeni su kod svih COVID-19 osoba sa medijanom od 3,66 ng/mL; pored toga, takvi nivoi su bili značajno veći kod onih koji nisu preživjeli u poređenju sa preživjelima (p=0.045) [31]. Kukla i kolege su procijenili nekoliko biohemijskih parametara, uključujući PTX3, koristeći imunoenzimske metode [34]. U tu svrhu, u studiju je uključeno 70 potvrđenih pacijenata sa COVID-19 (43 žene i 27 muškaraca) i 20 zdravih dobrovoljaca (10 žena i 10 muškaraca) [34]. U prvim analizama između COVID-19 (2337,7 pg/mL) i ne-COVID-19 (2030,9 pg/mL) subjekata, utvrđene su male PTX3 razlike, iako nisu statistički značajne (p {{77} }.55) [34]. Dok su, prema prethodnim rezultatima, konzistentne koncentracije PTX3 u serumu otkrivene kod 9 pacijenata sa COVID-19 kojima je potrebna intenzivna njega (4768,9 pg/mL) u poređenju sa 61 pacijentom kojima to nije bilo potrebno (2278,2 pg/mL) [34] . Međutim, autori su izvijestili da nema razlike u koncentraciji PTX3 između pacijenata s pneumonijom i zdravih ispitanika. U grupi intenzivne nege koju su analizirali Gutmann i saradnici, PTX3, određen ELISA-om, pojavio se kao protein pozitivno povezan sa smrtnošću od COVID{91} [32]. Populaciju su činila 123 pacijenata sa COVID-om, od čega 78 intenzivna i 45 neintenzivna. Od 78 na intenzivnoj intenzivnoj njezi, 60 je preživjelo, a 18 je umrlo nakon infekcije [32]. Kontrolnu grupu činilo je 55 pacijenata koji nisu oboljeli od COVID{103}}, od kojih je 25 hospitalizirano u jedinici intenzivne nege, dok je 30 bilo neintenzivno [32]. S obzirom na analizu bolničkog odjela intenzivne nege, kod pacijenata koji nisu preživjeli COVID{109}}, PTX3 je bio značajno povišen (4,93 ng/mL) u poređenju sa nivoima preživjelih pacijenata koji su iznosili 2,16 ng/mL [32]. PTX3 vodi infekcije COVID{117}} ka hroničnim i onesposobljenijim stanjima. Shodno tome, njegovo povećanje dovodi i do većeg rizika od razvoja COVID-19 upale pluća (pneumonija: 2,92 ng/mL u odnosu na bez pneumonije: 2,28 ng/mL) i do većeg rizika od hospitalizacije na odjeljenjima intenzivne intenzivne nege (intenzivna njega: 4,77 ng/mL naspram odsustva intenzivne nege: 2,30 ng/mL) [35]. Moulana i kolege otkrili su povećane nivoe PTX3 u serumu životno ugroženih pacijenata sa COVID{130}}. Od ukupno 98 ispitanika uključenih u studiju, 14 pacijenata je hospitalizovano na intenzivnoj nezi, 59 pacijenata je hospitalizovano na odeljenjima koja nisu intenzivna i 25 ispitanika predstavlja zdravu kontrolnu grupu [37]. Prema podacima dobijenim ELISA kompletom na uzorcima seruma, pacijenti intenzivne nege imali su više nivoe PTX3 u poređenju sa pacijentima koji nisu bili na intenzivnoj nezi (1957 ± 1769 pg/mL naspram 1220 ± 1784 pg/mL) ili zdravim subjektima (1957 ± 1769 pg/ mL naspram 275 ± 167 pg/mL) [37]. U studiji Assandri et al. otkriven je trend preklapanja, zaista, pacijenti primljeni na intenzivnu negu imali su veće koncentracije PTX3 u poređenju sa pacijentima koji nisu na intenzivnoj nezi (srednja vrijednost 35.{151}} ng/mL naspram 10,61 ng/mL) [27]. Kontrolne osobe su pokazale medijan od 2,30 ng/mL [27]. Nadalje, autori su istakli veću preciznost PTX3 u poređenju sa CRP, laktat dehidrogenazom (LD) i feritinom u identifikaciji pacijenata na intenzivnoj nezi. Osim toga, iz rezultata laboratorijskih testova uključenih pacijenata, PTX3 se pokazao kao jedan od najpouzdanijih, za razliku od drugih rutinski korištenih inflamatornih markera kao što je IL-6 (p=0.551). Stoga je nepovoljan ishod na općem odjeljenju i intenzivnoj nezi bio povezan s promjenama u koncentracijama PTX3, što je produbljeno u prospektivnoj kohortnoj studiji de Bruin et al. [29]. PTX3 je bio pouzdan biomarker kako u predviđanju nepovoljnih ishoda na opštem odeljenju tako i u vezi sa smrću na intenzivnoj nezi [29]. S druge strane, nije pronađena značajna varijacija u nivoima CRP-a između preživjelih i ne-preživjelih u kohorti intenzivne nege (p=0.24), naglašavajući visoku varijabilnost ovog biomarkera u predviđanju smrtnosti od COVID-a{170} } problemi.
Stoga ova studija doprinosi karakterizaciji kliničkog toka pacijenata sa PTX{{{20}}}}teškim COVID-om-19. U ovoj složenoj kliničkoj slici dolazi do izražaja nekoliko puteva uključujući hemotaksu i proizvodnju interleukina, ali i endotelnu disfunkciju, sistem komplementa i imunotrombozu. Svi ovi faktori, ako se ne drže pod kontrolom adekvatnom profilaksom, čine COVID-19 veoma nepredvidivom bolešću, koja se zasniva na interindividualnoj osjetljivosti u rasponu od asimptomatske do respiratorne insuficijencije ili smrti. Mjerenje PTX3 unutar 4 dana od prijema pokazalo se kao prediktivna vrijednost mehaničke ventilacije i 30-dnevnog mortaliteta u poređenju sa kliničkim parametrima i drugim markerima upale [33]. Kao što su Hansen i kolege izjavili, kod umrlih pacijenata srednja koncentracija PTX3 po prijemu bila je 19,5 ng/mL (IQR: 12,5–33,3) naspram 6,6 ng/mL (IQR 2,9–12,3) (p < 0.{38 }}001) za preživjele [33], kao i nivoi IL-6 rezultirali su povećanjem kod onih koji nisu preživjeli u poređenju sa preživjelima (p < 0.{{93 }}001). Inače, nije otkrivena značajna promjena u vrijednostima CRP (p=0.18). Najnovija dostignuća, pored potvrđivanja prethodnih uvida, istakla su uključenost PTX3 u aktivaciju i regulaciju sistema komplementa, dok su ponovili njegovu važnu ulogu u patogenezi COVID-19. Nivoi PTX3 u plazmi bili su značajno povezani sa težinom i mortalitetom COVID-19 (p < 0,05) [30]. Teška grupa je imala više nivoe PTX3 (medijan: 987,0 pg/mL) u poređenju sa umjerenom grupom (medijan: 570,5 pg/mL) (p=0.0004) [30]. Uočeno je da je nivo PTX3 pri prijemu 3,3 puta veći kod pacijenata koji su umrli nego kod onih koji su preživjeli (2233 pg/mL [n=25] naspram 663,2 pg/mL [n=144], p < 0,0001 ) [30]. Štaviše, Feitosa et al. sugerira da su nivoi PTX3 u značajnoj korelaciji sa IL-6, IL-8, IL-10, CRP, ukupnim leukocitima, omjerom neutrofila i limfocita, ureom, kreatininom, feritinom, dužinom boravka u bolnici boravak i veća respiratorna stopa (p < 0,05) [30]. PTX3 je bio povezan sa rizikom od smrti pacijenata (po 10 ng/mL, HR 1,08; 95% CI 1,04–1,11; p < 0,001) i omjerom smrt/mehanička ventilacija (HR 1,04; 95% CI 1,01–1,07; p=0.011), nezavisno od drugih prediktora bolničke smrtnosti, uključujući starost, Charlsonov indeks komorbiditeta, D-dimer i CRP prema procjeni Lapadule i kolega [36]. Pacijenti sa nivoima PTX3 iznad optimalne granice od 39,32 ng/mL imali su značajno veći mortalitet od ostalih (55% naspram 8%, p < 0,001) [36]. Zaista, u multivarijantnoj analizi smrti, PTX3 je bio najznačajniji faktor u poređenju sa CRP ili D-dimerom [36]. Nadalje, viši nivoi PTX3 u plazmi su nađeni kod 14 pacijenata sa naknadnim trombotičkim komplikacijama [36]. Sulicka-Grodzicka i saradnici, na način koji je u skladu s prethodnim radom, pronašli su više nivoe PTX3 kod teških pacijenata sa COVID{104}} nego kod neteških COVID-19 [38]. Autori su procijenili slijed upalnih odgovora kod akutnog COVID-a-19 kroz 28-dnevno praćenje, otkrivajući da je rješavanje upale u grupi umjerene/teške SARS-CoV2 infekcije povezano sa smanjenjem PTX3 koncentracije u serumu [38]. Autori su izvršili analizu vremenskog toka PTX3 dana 1, 7 i 28 dana nakon infekcije [38]. Njihovi rezultati su otkrili konstantno i progresivno smanjenje PTX3 od 1. do 28. dana [38]. S druge strane, analizirajući inflamatorne markere između neteškog COVID-19 i teškog COVID-19, PTX3 je bio značajan samo prvog dana, za razliku od TNF i IL-1, koji su također povećani 28 dana nakon infekcije [38]. Na sličan način, Hansen et al. prijavili nivoe PTX3 tokom vremena za pacijente koji su preživjeli i ne preživjeli COVID{134}} tokom 14 dana nakon prijema u bolnicu, sa malo drugačijom kinetikom [33]. S obzirom da većina uključenih studija ne provodi 28-dnevnu analizu praćenja, vjerujemo da su buduće studije potrebne za uspostavljanje dugoročnog kursa PTX3 kako bi se dali konzistentniji zaključci. Nivoi PTX-3 obično se povećavaju nakon 6-8 sati upalnog procesa i mogu dovesti do oslobađanja određenih citokina koji mogu uzrokovati produženu citokinsku oluju [31]. U suprotnom, potrebno je čekati više od jednog i po dana da bi se povećali drugi biomarkeri kao što je CRP da bi se pokrenula upala [31]. Iz ovih izjava se čini jasnim rana regulacija PTX3 među ostalim inflamatornim markerima, te se može pretpostaviti kako bi se njegovo smanjenje moglo povezati s rezolucijom COVID{148}}. Ako sveobuhvatno ispitamo naše nalaze, čini se da je PTX3 najdosljedniji biomarker u određivanju ishoda bolesti u poređenju s drugim poznatim biomarkerima, kao što su CRP ili IL-6. Zaista, za razliku od PTX3, procjena CRP-a ili IL-6 među različitim kohortama COVID-19 pacijenata nije uvijek vodila do statistički značajnih rezultata, otkrivajući tako visoku heterogenost rezultata u vezi s ova dva biomarkera.

cistanche tubulosa-poboljšava imuni sistem
Kombinacija 5 studija u meta-analizi rezultirala je sa ukupno 543 intenzivne intenzivne terapije naspram 515 pacijenata bez intenzivne nege. Sprovedena meta-analiza pokazuje da postoji značajan porast mortaliteta kod pacijenata na intenzivnoj intenzivnoj njezi (184 od 543) u poređenju sa pacijentima koji nisu na intenzivnoj nezi (37 od 515); ILI: 11.30 (95% CI: 2.00–63.73; p=0.006). Ovaj aspekt, kako je navedeno u uključenim studijama, u direktnoj je korelaciji sa povećanjem serumskog PTX3, koji stoga, osim što je koristan u predviđanju bolničke stratifikacije pacijenta, predstavlja i prediktor smrti. Međutim, u ovoj studiji treba se pozabaviti nekim ograničenjima, prije svega nekoliko uključenih studija. Prikupljeni nalazi mogu biti podvrgnuti potencijalnoj pristranosti zbog različitih varijabli. Uključili smo studije zasnovane na pacijentima COVID-19 kohorti koje se mogu razlikovati u pogledu dobi, spola, etničke pripadnosti, virusnih varijanti i drugih kliničkih komplikacija, kao i pojedinačnih farmakoloških tretmana. Na primjer, među uključenim zapisima, vrijeme prikupljanja uzoraka bilo je heterogeno i eksperimentalne procedure različite osjetljivosti su možda korištene za otkrivanje nivoa PTX3. Umjesto toga, nijedna od uključenih studija nije predstavila rodno specifičnu stratifikaciju, tako da nismo mogli izvršiti analizu podgrupa korištenjem ovog parametra. Štaviše, neki potencijalni biomarkeri nisu analizirani, tako da direktno poređenje sa drugim konvencionalnim ili nekonvencionalnim biomarkerima nije uključeno u ovu studiju. Unatoč nekoliko faktora koji mogu utjecati na kliničke ishode bolesti COVID-19, naše pitanje još uvijek vrijedi u definiranju može li PTX3 biti koristan prognostički faktor za praćenje težine bolesti i smrtnosti. Zapravo, iako je ranije pokazano da cirkulirajući nivoi PTX3 predstavljaju neznatnu razliku između pacijenata sa COVID-19 na intenzivnoj i neintenzivnoj [44], čini se njihova korelacija sa smrću od PTX{31}} sasvim drugačije, što potvrđuju i naši rezultati. Uzimajući u obzir uporedivi nivo komorbiditeta između ove dvije grupe u većini uključenih studija, smatramo da bi buduće kliničke procjene trebale istražiti moguće imunoinflamatorne unakrsne razgovore uzrokovane PTX3- koji bi mogli biti različiti između pacijenata na intenzivnoj i neintenzivnoj intenzivnoj nezi. U međuvremenu, naši nalazi doprinose kliničkom pregledu uloge PTX3 u nepovoljnim ishodima COVID-19, također promovišući potencijalne prednosti imunoterapijskog pristupa za COVID{37}} pacijente slične onome što je ranije bilo izloženo u onkologiji polje [45].

cistanche tubulosa-poboljšava imuni sistem
4. Zaključak
Uzeti zajedno, podaci o kojima se raspravlja u ovom sistematskom pregledu i ispitani u metaanalizi ističu PTX3 kao pouzdan biomarker u predviđanju smrti povezane s COVID{2}}. U 12 prihvatljivih zapisa, visoka ekspresija ovog proteina bila je prediktor loših kliničkih ishoda, često u korelaciji sa prijemom u intenzivnu negu. Analizirajući smrt uzrokovanu PTX3- kvantitativnom metodom, otkrili smo jaku statističku značajnost na intenzivnoj njezi u poređenju sa pacijentima na općim odjeljenjima (p=0.006). S obzirom na važnost PTX3 u pokretanju rane imunoinflamatorne reakcije koja dovodi do težeg oblika COVID-19 bolesti, kliničari bi trebali visoko preporučiti njegovu analizu laboratorijskim testovima. Buduća istraživanja bi mogla duboko okarakterizirati ovaj biomarker u različitim kliničkim slikama COVID-19 procjenom spolnih razlika i patofizioloških varijabli zajedno sa imunoinflamatornim signalizirajućim unakrsnim razgovorima. Zaključno, prikupljeni dokazi podržavaju razvoj terapije lijekovima usmjerenih na PTX{11}}kao obećavajući pristup za ublažavanje upalnog odgovora kod pacijenata sa COVID{12}}.
Reference
1. Zhu, N.; Zhang, D.; Wang, W.; Li, X.; Yang, B.; Song, J.; Zhao, X.; Huang, B.; Shi, W.; Lu, R.; et al. Novi koronavirus kod pacijenata sa upalom pluća u Kini, 2019. N. Engl. J. Med. 2020, 382, 727–733. [CrossRef] [PubMed]
2. Harcourt, J.; Tamin, A.; Lu, X.; Kamili, S.; Sakthivel, SK; Murray, J.; Queen, K.; Tao, Y.; Paden, CR; Zhang, J.; et al. Izolacija i karakterizacija SARS-CoV-2 od prvog američkog COVID-19 pacijenta. bioRxiv 2020. [CrossRef]
3. Zheng, J. SARS-CoV-2: Koronavirus u nastajanju koji uzrokuje globalnu prijetnju. Int. J. Biol. Sci. 2020, 16, 1678–1685. [CrossRef] [PubMed]
4. Guo, YR; Cao, QD; Hong, ZS; Tan, YY; Chen, SD; Jin, HJ; Tan, KS; Wang, DY; Yan, Y. Podrijetlo, prijenos i kliničke terapije za epidemiju korona virusa 2019. (COVID-19)—Ažuriranje statusa. Mil. Med. Res. 2020, 7, 11. [CrossRef]
5. Li, LQ; Huang, T.; Wang, YQ; Wang, ZP; Liang, Y.; Huang, TB; Zhang, HY; Sun, W.; Wang, Y. COVID-19 kliničke karakteristike, stopa otpuštanja i stopa smrtnosti u meta-analizi. J. Med. Virol. 2020, 92, 577–583. [CrossRef]
6. Zheng, C.; Shao, W.; Chen, X.; Zhang, B.; Wang, G.; Zhang, W. Efikasnost vakcina protiv COVID-19 u stvarnom svijetu: pregled literature i meta-analiza. Int. J. Infect. Dis. 2022, 114, 252–260. [CrossRef]
7. Forchette, L.; Sebastian, W.; Liu, T. Sveobuhvatni pregled COVID-19 virusologije, vakcina, varijanti i terapije. Curr. Med. Sci. 2021, 41, 1037–1051. [CrossRef]
8. Garlanda, C.; Bottazzi, B.; Magrini, E.; Informato, A.; Mantovani, A. PTX3, Humoral Pattern Recognition Molecule, u urođenom imunitetu, obnavljanju tkiva i raku. Physiol. Rev. 2018, 98, 623–639. [CrossRef]
9. Bottazzi, B.; Doni, A.; Garlanda, C.; Mantovani, A. Integrisani pogled na humoralni urođeni imunitet: Pentraksini kao paradigma. Annu. Rev. Immunol. 2010, 28, 157–183. [CrossRef]
10. Pepys, MB The Pentraxins 1975–2018: Serendipity, Diagnostics and Drugs. Front. Immunol. 2018, 9, 2382. [CrossRef]
11. Magrini, E.; Mantovani, A.; Garlanda, C. Dvostruka složenost PTX3 u zdravlju i bolesti: Akt o balansiranju? Trendovi Mol. Med. 2016, 22, 497–510. [CrossRef] [PubMed]
12. Porte, R.; Davoudian, S.; Asgari, F.; Parente, R.; Mantovani, A.; Garlanda, C.; Bottazzi, B. Dugi pentraxin PTX3 kao funkcionalni igrač humanog urođenog imuniteta i biomarker infekcija i sepse. Front. Immunol. 2019, 10, 794. [CrossRef] [PubMed]
13. Garlanda, C.; Bottazzi, B.; Bastone, A.; Mantovani, A. Pentraksini na raskršću između urođenog imuniteta, upale, taloženja matriksa i plodnosti kod žena. Annu. Rev. Immunol. 2005, 23, 337–366. [CrossRef] [PubMed]
14. Daigo, K.; Mantovani, A.; Bottazzi, B. Jin-jang dugog pentraksina PTX3 u upali i imunitetu. Immunol. Lett. 2014, 161, 38–43. [CrossRef]
15. Caironi, P.; Masson, S.; Mauri, T.; Bottazzi, B.; Leone, R.; Magnoli, M.; Barlera, S.; Mamprin, F.; Fedele, A.; Mantovani, A.; et al. Pentraxin 3 kod pacijenata sa teškom sepsom ili šokom: ispitivanje ALBIOS. EUR. J. Clin. Investig. 2017, 47, 73–83. [CrossRef]
16. Jenny, NS; Arnold, AM; Kuller, LH; Tracy, RP; Psaty, BM Asocijacije pentraksina 3 sa kardiovaskularnim bolestima i smrću od svih uzroka: Studija o kardiovaskularnom zdravlju. Arterioscler. Thromb. Vasc. Biol. 2009, 29, 594–599. [CrossRef]
17. Ramirez, GA; Rovere-Querini, P.; Blasi, M.; Sartorelli, S.; Di Chio, MC; Baldini, M.; De Lorenzo, R.; Bozzolo, EP; Leone, R.; Mantovani, A.; et al. PTX3 presreće vaskularnu upalu kod sistemskih imunološki posredovanih bolesti. Front. Immunol. 2019, 10, 1135. [CrossRef]
18. Tiyo, BT; Schmitz, GJH; Ortega, MM; da Silva, LT; de Almeida, A.; Oshiro, TM; Duarte, A. Šta se dešava sa imunološkim sistemom nakon vakcinacije ili oporavka od COVID-19? Život 2021, 11, 1152. [CrossRef]
19. Dan, JM; Mateus, J.; Kato, Y.; Hastie, KM; Yu, ED; Faliti, CE; Grifoni, A.; Ramirez, SI; Haupt, S.; Frazier, A.; et al. Imunološka memorija na SARS-CoV-2 procijenjena do 8 mjeseci nakon infekcije. Nauka 2021, 371, eabf4063. [CrossRef] 20. Zuo, J.; Dowell, AC; Pearce, H.; Verma, K.; Long, HM; Begum, J.; Aiano, F.; Amin-Chowdhury, Z.; Hoschler, K.; Brooks, T.; et al. Robusni SARS-CoV{10}}specifični imunitet T ćelija održava se 6 mjeseci nakon primarne infekcije. Nat. Immunol. 2021, 22, 620–626. [CrossRef]
21. Turner, JS; Kim, W.; Kalaidina, E.; Goss, CW; Rauseo, AM; Schmitz, AJ; Hansen, L.; Haile, A.; Klebert, MK; Pušić, I.; et al. SARS-CoV-2 infekcija izaziva dugovječne plazma ćelije koštane srži kod ljudi. Nature 2021, 595, 421–425. [CrossRef] [PubMed]
22. Wiech, M.; Chroscicki, P.; Swatler, J.; Stepnik, D.; De Biasi, S.; Hampel, M.; Brewinska-Olchowik, M.; Maliszewska, A.; Sklinda, K.; Durlik, M.; et al. Remodeliranje dinamike T ćelija tokom dugog trajanja COVID-a zavisi od težine SARS-CoV-2 infekcije. Front. Immunol. 2022, 13, 886431. [CrossRef] [PubMed]
23. Raveendran, AV; Jayadevan, R.; Sashidharan, S. Long COVID: Pregled. Diabetes Metab. Syndr. 2021, 15, 869–875. [CrossRef] [PubMed]
24. Margiana, R.; Sharma, SK; Khan, BI; Alameri, AA; Opulensija, MJC; Hammid, AT; Hamza, TA; Babakulov, SK; Abdelbasset, WK; Jawhar, ZH Patogenost COVID-19 i uloga pentraksina-3: Ažurirana pregledna studija. Pathol. Res. Prakt. 2022, 238, 154128. [CrossRef]
25. Ardizzone, A.; Capra, AP; Mondello, S.; Briuglia, S.; La Rosa, MA; Campolo, M.; Esposito, E. H1299R Variant in Factor V and Recurrent Pregnancy Loss: A Systematic Review and Meta-Analysis Protocol. Genes 2022, 13, 1019. [CrossRef]
27. Capra, AP; Ardizzone, A.; Briuglia, S.; La Rosa, MA; Mondello, S.; Campolo, M.; Esposito, E. Sistematski pregled i meta-analiza povezanosti između varijante FV H1299R i rizika od ponovnog gubitka trudnoće. Biology 2022, 11, 1608. [CrossRef]
27. Assandri, R.; Accordino, S.; Canetta, C.; Buscarini, E.; Scartabellati, A.; Tolassi, C.; Serana, F. Long pentraxin 3 kao marker težine COVID-19: Dokazi i perspektive. Biochem. Med. 2022, 32, 020901. [CrossRef]
28. Brunetta, E.; Folci, M.; Bottazzi, B.; De Santis, M.; Gritti, G.; Protti, A.; Mapelli, SN; Bonovas, S.; Piovani, D.; Leone, R.; et al. Ekspresija makrofaga i prognostički značaj dugog pentraksina PTX3 u COVID-19. Nat. Immunol. 2021, 22, 19–24. [CrossRef]
29. de Bruin, S.; Bos, LD; van Roon, MA; Tuip-de Boer, AM; Schuurman, AR; Koel-Simmelinck, MJA; Bogaard, HJ; Tuinman, PR; van Agtmael, MA; Hamann, J.; et al. Kliničke karakteristike i prognostički faktori kod Covid-19: prospektivna kohortna studija. EBioMedicine 2021, 67, 103378. [CrossRef]
30. Feitosa, TA; Sa, MVDS; Pereira, VC; Cavalcante, MKDA; Pereira, VRA; da Costa Armstrong, A.; do Carmo, RF asocijacija polimorfizama u dugom pentraksinu 3 i njegovim nivoima u plazmi s ozbiljnošću COVID-19. Clin. Exp. Med. 2022, 1–9. [CrossRef]
31. Genc, AB; Yaylaci, S.; Dheir, H.; Genc, AC; Issever, K.; Cekić, D.; Kocayigit, H.; Čokluk, E.; Karacan, A.; Sekeroglu, MR; et al. Prediktivna i dijagnostička tačnost dugog pentraksina-3 kod COVID-19 pneumonije. Turk. J. Med. Sci. 2021, 51, 448–453. [CrossRef] [PubMed]
32. Gutmann, C.; Takov, K.; Burnap, SA; Singh, B.; Ali, H.; Theofilatos, K.; Reed, E.; Hasman, M.; Nabeebaccus, A.; Fish, M.; et al. SARS-CoV-2 RNAemija i proteomske putanje služe za prognozu kod pacijenata sa COVID-19 primljenim na intenzivnu njegu. Nat. Commun. 2021, 12, 3406. [CrossRef] [PubMed]
33. Hansen, CB; Sandholdt, H.; Moller, MEE; Perez-Alos, L.; Pedersen, L.; Israelsen, SB; Garred, P.; Benfield, T. Predviđanje respiratorne insuficijencije i mortaliteta kod pacijenata sa virusom COVID-19 koji koriste dugi pentraxin PTX3. J. Inate Immun. 2022, 14, 493–501. [CrossRef] [PubMed]
34. Kukla, M.; Menzyk, T.; Dembinski, M.; Winiarski, M.; Garlicki, A.; Bociaga-Jasik, M.; Skonieczna, M.; Hudy, D.; Maziarz, B.; Kusnierz-Cabala, B.; et al. Nedostatak fetuina-A, ali ne i Pentraxin 3, FGF-21 ili Irisin, predisponira za ozbiljniji kurs COVID-19. Biomolecules 2021, 11, 1422. [CrossRef]
35. Kusnierz-Cabala, B.; Maziarz, B.; Dumnička, P.; Dembinski, M.; Kapusta, M.; Bociaga-Jasik, M.; Winiarski, M.; Garlicki, A.; Grodzicki, T.; Kukla, M. Dijagnostički značaj galektina u serumu-3 kod hospitaliziranih pacijenata sa COVID-19—preliminarna studija. Biomolecules 2021, 11, 1136. [CrossRef]
37. Lapadula, G.; Leone, R.; Bernasconi, DP; Biondi, A.; Rossi, E.; D'Angio, M.; Bottazzi, B.; Bettini, LR; Beretta, I.; Garlanda, C.; et al. Dugi nivoi pentraksina 3 (PTX3) predviđaju smrt, intubaciju i tromboze među hospitalizovanim pacijentima sa COVID-19. Front. Immunol. 2022, 13, 933960. [CrossRef]
37. Moulana, Z.; Bagherzadeh, M.; Mirzakhani, M.; Rostami, A.; Mohammadnia-Afrouzi, M.; Shahbazi, M. Povećani nivoi pentraxina 3 u serumu kod pacijenata sa kritičnom korona virusnom bolešću-2019. Environ. Sci. Pollut. Res. Int. 2022, 29, 85569–85573. [CrossRef]
38. Sulicka-Grodzicka, J.; Surdački, A.; Surmiak, M.; Sanak, M.; Wizner, B.; Sydor, W.; Bociaga-Jasik, M.; Strach, M.; Korkosz, M.; Skladany, L.; et al. Čemerin kao potencijalni marker otklanjanja upale kod COVID-19 infekcije. Biomedicines 2022, 10, 2462. [CrossRef]
39. Rothan, HA; Byrareddy, SN Epidemiologija i patogeneza epidemije korona virusa (COVID-19). J. Autoimmun. 2020, 109, 102433. [CrossRef]
40. Hu, B.; Huang, S.; Yin, L. Citokinska oluja i COVID-19. J. Med. Virol. 2021, 93, 250–256. [CrossRef]
41. Gupta, A.; Madhavan, MV; Sehgal, K.; Nair, N.; Mahajan, S.; Sehrawat, TS; Bikdeli, B.; Ahluwalia, N.; Ausiello, JC; Wan, EY; et al. Ekstrapulmonalne manifestacije COVID-19. Nat. Med. 2020, 26, 1017–1032. [CrossRef] [PubMed]
42. Rahman, S.; Montero, MTV; Rowe, K.; Kirton, R.; Kunik, F., Jr. Epidemiologija, patogeneza, klinička slika, dijagnoza i liječenje COVID-19: Pregled trenutnih dokaza. Stručnjak Rev. Clin. Pharmacol. 2021, 14, 601–621. [CrossRef] [PubMed]
43. Castanares-Zapatero, D.; Chalon, P.; Kohn, L.; Dauvrin, M.; Detollenaere, J.; de Noordhout, CM; Primus-de Jong, C.; Cleemput, I.; Van den Heede, K. Patofiziologija i mehanizam dugog COVID-a: Sveobuhvatan pregled. Ann. Med. 2022, 54, 1473–1487. [CrossRef] [PubMed]
44. Ke, Y.; Wu, K.; Shen, C.; Zhu, Y.; Xu, C.; Li, Q.; Hu, J.; Liu, S. Klinička korisnost cirkulirajućeg pentraksina 3 kao prognostičkog biomarkera u bolesti koronavirusa 2019: Sistematski pregled i meta-analiza. Zaraziti. Dis. Ther. 2023, 12, 67–80. [CrossRef]
45. Zhou, Z.; Zhou, X.; Yang, Y.; Wang, L.; Wu, Z. Pan-kancer analiza Pentraxina 3: Potencijalni biomarker COVID-19. Cancers 2022, 14, 4438. [CrossRef] [PubMed]
