Primer osiguranja kvaliteta i poboljšanja učinka za međuprofesionalnu njegu kronične bubrežne bolesti: put do certifikacije zajedničke komisije
Feb 21, 2022
Linda Awdishu1,2,*Teri Moore 2et al
sažetak:Interprofesionalnobrigazahronična bolest bubregaolakšava pružanje visokokvalitetne, sveobuhvatne njege složenoj, rizičnoj populaciji. Međuprofesionalna njega zahtijeva intenzivne resurse i zahtijeva ponudu vrijednosti. Certifikacija Zajedničke komisije je dobrovoljni proces koji poboljšava ishode pacijenata, pruža eksternu validnost bolničkoj administraciji i poboljšava vidljivost pacijentima i pružaocima usluga. Ovo je jednocentrična, retrospektivna studija koja opisuje osiguranje kvaliteta i poboljšanje performansihronična bolest bubrega, certificiranje Zajedničke komisije i rezultati kvaliteta. U analizu je uključeno ukupno 440 pacijenata. Trinaest indikatora kvaliteta koji se sastoje od kliničkih indikatora i indikatora procesa njege razvijeno je i mjereno u periodu od dvije godine od 2009. do 2017. godine. Značajna poboljšanja ili barem uporno visoke performanse zabilježena su za ključne indikatore kvaliteta kao što je kontrola krvnog pritiska (85 posto) , procjena kardiovaskularnog rizika (100 posto), mjerenje hemoglobina A1c (98 posto), vakcinacija (93 posto), upućivanje na vaskularni pristup i transplantaciju (100 posto), postavljanje trajnog pristupa dijalizi (61 posto), rasprava o naprednim direktivama (94 posto), online edukacija pacijenata (71 posto) i kompletiranje dokumentacije za jednu posjetu (100 posto). Visoki rezultati zadovoljstva pacijenata (94–96 procenata) su u skladu sa odličnim kvalitetom pružene nege.
Ključne riječi:hronična bolest bubrega; međuprofesionalnibriga; osiguranje kvaliteta
Kontakt:joanna.jia@wecistanche.com/ WhatsApp: 008618081934791

cistanchemože liječitihronična bolest bubrega
1. Uvod
Interprofesionalno(IP)brigazahronična bolest bubrega (CKD) olakšava pružanje sveobuhvatne nege složenoj, rizičnoj populaciji. Strategije zasnovane na dokazima za usporavanje progresijeCKDsu dobro opisani, ali se ne primjenjuju dosljedno na pojedinog pacijenta. Međuprofesionalni timovi se fokusiraju na implementaciju njege zasnovane na dokazima kako bi se usporio napredakCKD, educiranje pacijenata o njihovoj bolesti i pojednostavljivanje prijelaza na terminalnu bubrežnu bolest (ESRD). Pokazalo se da ova sveobuhvatna njega smanjuje hospitalizacije [1–6] niži mortalitet [1,3,4,7–9], usporava progresiju CKD [1–3,10,11] i priprema pacijente za prijelaz u njegu [4,7,8]. Uprkos ovim prednostima, IPCKDprograme je teško implementirati zbog resursa. Zagovornici zaštite intelektualne svojine trebali bi pružiti dokaze o vrijednosti kako bi opravdali dodatni trošak s obzirom da CKD troši neproporcionalan dio finansiranja zdravstvene zaštite na globalnom nivou [12,13]. Certifikacija Zajedničke komisije (TJC) je dobrovoljni proces koji može poboljšati ishode pacijenata, pruža eksternu validnost bolničkoj administraciji i poboljšati vidljivost pacijentima i pružaocima usluga. U ovom radu opisujemo razvoj IP programa CKD i put do certificificiranja TJC bolesti uCKDbriga.
2. Materijali i metode
Ovo je retrospektivna studija u jednom centru svih odraslih pacijenata koji primaju njegu u IPCKDProgram od jula 2011–2016. Uključili smo sve odrasle pacijente saCKDprimanje IP zaštite. Pacijenti s manje od 3 mjeseca praćenja u programu bili su isključeni iz analize. Klinički podaci uključujući demografiju pacijenata, komorbiditete, laboratorijske rezultate, vitalne znakove mjerene tokom posjeta klinici, lijekove, proces mjera njege, kao i ishode početka dijalize, transplantacije ili smrti, izvučeni su iz elektronskog zdravstvenog kartona (EHR). Da bismo analizirali demografiju pacijenata i mjere učinka za svaki ciklus ponovne certifikacije, koristili smo deskriptivnu statistiku uključujući srednju vrijednost i standardnu devijaciju (SD) ili medijan i raspon za kontinuirane podatke kada je to prikladno, brojanje učestalosti i postotak za kategoričke podatke. Deskriptivna statistika je izračunata korištenjem R verzije (3.4.2). Institucionalni odbor za reviziju (IRB) za ljudske subjekte odobrio je ovu studiju uz odricanje od pristanka.
2.1. Opis programa
Farmaceut je napisao prijedlog za IPCKDProgram i dobijena sredstva od zdravstvenog sistema. Ovaj program je postavljen kao sopstveni troškovni centar, a finansiranje farmaceuta je podržano od strane zdravstvenog sistema za direktnu brigu o pacijentima i administracijuCKDprogram. Nefrolog i farmaceut su kreirali infrastrukturu za program uključujući izjavu o misiji, rasporede klinika, opise poslova, šablonske bilješke i standardne narudžbe. Naš institucionalni IPCKDProgram je otvoren 2007. godine i pruža sveobuhvatnu negu pacijentima sa HBB stadijumima 2 do 5. Pacijente na IP negu upućuje nefrolog ili putem direktnog upućivanja iz drugih disciplina. Program nema posebne kriterijume za upućivanje; radije, svaki pacijent za kojeg ljekar koji je uputio smatra da bi imao koristi od IP CKD nege ima pravo. Program se sastoji od dvije poludnevne ambulante, koje rade u istom fizičkom prostoru kao i ostale nefrološke klinike. Bolesnici se pregledaju svakih 1 do 6 mjeseci u zavisnosti od težine bolesti. Posjete traju otprilike 90 odnosno 45 minuta za nove i povratne pacijente. Osnovni IP tim sastoji se od nefrologa/medicinskog direktora, farmaceuta/administratora programa, medicinske sestre, dijetetičara, socijalnog radnika i koordinatora za edukaciju pacijenata. Međuprofesionalna njega pruža se na osnovu institucionalnih smjernica za HBB i dokumentovanih u EHR-u.Hronična bolest bubregaSmjernice su razvijene korištenjem smjernica za poboljšanje globalnih ishoda bolesti bubrega (KDIGO), Inicijative za kvalitetu ishoda bolesti bubrega (KDOQI), smjernica za hipertenziju Zajedničke nacionalne komisije, smjernica za njegu dijabetesa Američkog udruženja za dijabetes, smjernica Američkog udruženja za srce, kao i primarne i tercijarne reference [14–69 ]. Njih je odobrio naš institucionalni komitet za farmaciju i terapiju i ažurirali ih svake godine.
Pacijenti dobijaju mnoge usluge pored tradicionalne nefrološke nege kao što su procena kardiovaskularnog rizika, savetovanje o ishraniCKDdijeta, gubitak težine, vakcinacije, prestanak pušenja, usklađivanje i upravljanje lijekovima, personalizirani rasporedi lijekova, pomoć oko osiguranja i transporta, kao i pomoć pri prelasku njege na transplantaciju, dijalizu ili hospicij (Dodatak A). Edukacija pacijenata se pruža tokom svake posjete na individualnoj osnovi, putem online edukativnih videa i u učionici. Obrazovne teme uključuju uvod uCKD, lijekovi iCKD, dijeta, mreže socijalne podrške, modaliteti zamjene bubrega i transplantacija.
Svaki član tima ima definirane uloge i odgovornosti za optimizaciju njege pacijenata. Svi članovi IP tima dobijaju orijentaciju na program i institucionalnuCKDsmjernice. Članovi tima se početno ocjenjuju za kompetentnost i moraju demonstrirati kontinuiranu kompetenciju i obrazovanje svake godine. Kompetencija se ocjenjuje usmeno i kroz demonstraciju vještina gdje je to potrebno. Članovi tima odgovaraju na pitanja o scenarijima mini-slučaja kako bi provjerili svoje znanjeCKDinscenacija, opšti ciljevi njege zasnovani naCKDstadijum, laboratorijski parametri i hrana bogata fosforom i kalijumom. Vještine kao što su mjerenje krvnog tlaka ili primjena lijekova procjenjuju se demonstracijom. Savremene teme uCKDbrige se pregledavaju tokom obaveznog mjesečnog kluba časopisa. Medicinski direktor i programski administrator provode godišnje preglede učinka za sve članove tima, uključujući povratne informacije o stepenu 360-od članova tima.
2.2. Dizajn Programa ocjenjivanja kvaliteta i poboljšanja učinka (QAPI) i registra CKD
IP tim je odredio odgovarajuće indikatore kvaliteta koji se sastoje od kliničkih, procesnih i finansijskih mjera kao što su kontrola krvnog pritiska (BP), prevalencija trajnog vaskularnog pristupa na početku dijalize, stope vakcinacije, edukacija pacijenata između ostalog (Tabela 1). Ove mjere su odabrane na osnovu njihove važnosti za odlaganjeCKDnapredovanje, pojednostavljivanje tranzicija u njezi, poboljšanje iskustva pacijenata i primjenjivost na većinu populacije programa. Svaki indikator kvaliteta je definisan, osnova i ciljevi uspostavljeni i razvijene su strategije za postizanje ciljnih ciljeva. Na primjer, definirali smo kontrolu krvnog tlaka kao postotak pacijenata koji postižu ciljni krvni tlak prema smjernicama Zajedničkog nacionalnog komiteta. Utvrdili smo našu osnovnu stopu kontrole i postavili cilj za poboljšanje. Strategije za postizanje cilja uključivale su edukaciju medicinskog asistenta o izvođenju mjerenja krvnog tlaka, obezbjeđivanje kućnih monitora krvnog tlaka i dnevnika pacijentima za kućno praćenje, edukaciju pacijenata i telefonsko praćenje medicinskih sestara za pacijente s nekontroliranom hipertenzijom.

Razvili smo aCKDregistra u EHR-u koji omogućava automatizovano prijavljivanjeCKDishodi. Podaci se elektronski izdvajaju i prikazuju na QAPI kontrolnoj tabli, koju IP tim pregleda na mjesečnoj osnovi i dostavlja TJC-u. Svi nedostaci se detaljno razmatraju tokom mjesečnog sastanka tima i nove strategije za postizanje ciljeva se razvijaju prema potrebi.
3. Rezultati
Ukupno 440 pacijenata trenutno prima njegu u IPCKDprogram. Demografija je sažeta u tabeli 2.
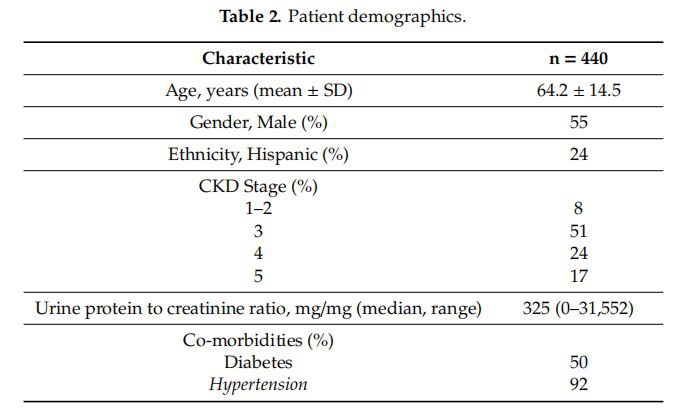
Prosječna starost stanovništva je 64.2-14.5 godina, 55 posto su muškarci, a većina su bijelci sa 24 posto hispanoameričkih pacijenata kao druga najveća etnička pripadnost. Većina pacijenata je uCKDfaza 3 (51 posto), zatim faza 4 (24 posto) i faza 5 (17 posto). Otprilike polovina pacijenata ima dijabetes, a 92 posto ima hipertenziju.
Prije prve certifikacije 2010. godine, odabrali smo sljedeće indikatore kvaliteta: (1) kontrola krvnog tlaka (medijan sistoličkog i dijastoličkog krvnog tlaka, postotak pacijenata sa SBP < 130 mmHg, postotak pacijenata sa SBP < 140 mmHg), (2 ) srednji hemoglobin, (3) skrining za odgovarajuće upućivanje pacijenata na vaskularnu hirurgiju i transplantaciju i (4) posto pacijenata sa edukacijom oCKDu roku od 3 mjeseca od upisa klinike (Tabela 3).
Prosječna starost stanovništva je 64,2 士 14,5 godina, 55 posto su muškarci, a većina su bijelci sa 24 posto hispanoameričkih pacijenata kao druga najveća etnička pripadnost. Većina pacijenata je uCKDfaza 3 (51 posto), zatim faza 4 (24 posto) i faza 5 (17 posto). Otprilike polovina pacijenata ima dijabetes, a 92 posto ima hipertenziju.
Prije prve certifikacije 2010. godine, odabrali smo sljedeće indikatore kvaliteta: (1) kontrola krvnog tlaka (medijan sistoličkog i dijastoličkog krvnog tlaka, postotak pacijenata sa SBP < 130 mmHg, postotak pacijenata sa SBP < 140 mmHg), (2 ) srednji hemoglobin, (3) skrining za odgovarajuće upućivanje pacijenata na vaskularnu hirurgiju i transplantaciju i (4) posto pacijenata sa edukacijom oCKDu roku od 3 mjeseca od upisa klinike (Tabela 3).
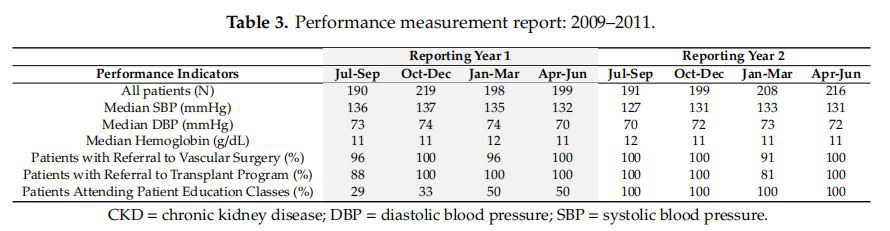
Stroga kontrola SBP < 130="" mmhg="" postignuta="" je="" kod="" 47–58="" posto="" pacijenata,="" a="" sbp="">< 140="" mmhg="" je="" postignuta="" kod="" 74–85="" posto="" pacijenata.="" vakcinacija="" protiv="" pneumokoka="" uključivala="" je="" prevnar="" 13="" i="" pneumovax="" 23="" i="" stopa="" je="" brzo="" porasla="" sa="" 49="" posto="" u="" prvom="" tromjesečju="" na="" 93="" posto="" u="" posljednjoj="" četvrtini="" ciklusa,="" kao="" i="" postotak="" pacijenata="" koji="" su="" razgovarali="" o="" naprednim="" direktivama="" s="" našim="" socijalnim="" radnikom,="" sa="" 29="" posto="" na="" 94="" posto="" u="" periodu="" od="" dvije="" godine.="" nismo="" uspjeli="" održati="" smanjenje="" stope="" otkazivanja="" jedne="" posjete="" nakon="" početnog="" pada="" sa="" 28="" posto="" na="" 19="">

U drugom ciklusu recertifikacije 2013–2015. odabrali smo sljedeće indikatore kvaliteta: (1) SBP < 130 i 140 mmHg (2) postotak pacijenata koji počinju na hemodijalizu (HD) s AVF ili arteriovenskim graftom (AVG), (3) medijana dana od upućivanja do prvog termina uCKDklinika i (4) posto kancelarijskih bilješki zatvorenih u EHR-u u roku od 48 h (Tabela 5).

U decembru 2013. Zajednička nacionalna komisija objavila je nove smjernice u kojima se preporučuje ciljni krvni tlak<140 mmhg="" and="" we="" decided="" to="" stop="" tracking="" the="" sbp="" goal=""><130 mmhg.="" we="" achieved="" sbp="" control="" to=""><140 mmhg="" in="" 79–85%="" of="" patients.="" the="" percentage="" of="" patients="" starting="" dialysis="" with="" avf="" or="" avg="" varied="" from="" 25="" to="" 100%="" in="" different="" quarters="" with="" overall="" average="" of="" 77%.="" the="" median="" wait="" time="" from="" referral="" to="" first="" ckd="" clinic="" appointment="" varied="" from="" 7="" to="" 37="" days.="" the="" percentage="" of="" note="" closure="" within="" 48="" h="" improved="" from="" 45%="" to="">
U trećem ciklusu recertifikacije 2015–2017. odabrani su sljedeći pokazatelji kvaliteta: (1) gledanje pacijenata online edukativnih videa, (2) nastavak indikatora trajnog pristupa dijalizi, (3) naručivanje hemoglobina A1c svakih 6 mjeseci za pacijente sa dijabetesom i (4) procjena i dokumentacija rizika od aterosklerotskih kardiovaskularnih bolesti (ASCVD) (Tabela 6).

Napravljeno je 15 video zapisa za edukaciju pacijenata kako bi se poboljšalo pridržavanje liječenja, samozbrinjavanje i klinički ishodi za pacijente s CKD. Članovi tima za CKD, uključujući nefrologa, farmaceuta, dijetetičara i socijalnog radnika, kreirali su po nekoliko video zapisa u trajanju od 5-15 minuta o specifičnim temama vezanim za njegu pacijenata sa CKD koje su recenzirali svi članovi tima. Video snimci su snimljeni na engleskom jeziku u produkcijskom studiju koji se nalazi u glavnom univerzitetskom kampusu. Cijeli proces planiranja i snimanja videa trajao je tri mjeseca. Nakon što je produkcija video zapisa završena, kreirana je CKD plejlista video zapisa i objavljena na YouTube-u. Veza do video zapisa je podijeljena putem e-pošte, EHR poruka pacijentima i objavljena na web stranici programa CKD. Napravljena je brošura koja reklamira video snimke i distribuirana pacijentima u klinici i putem pošte. Za pacijente bez kompjutera, pristupa internetu ili mobilnih telefona, u klinici je podijeljen DVD ili je pacijentu pušten video na kompjuterima klinike. Svaki pacijent je upitan o video pregledima tokom posjete ordinaciji i to je dokumentirano u EHR-u korištenjem pametnih polja za elektronsko izdvajanje podataka. Došlo je do naglog i stalnog povećanja procenta pacijenata koji gledaju naše online edukativne video zapise sa 0 na 71 posto. Ovih 15 video zapisa ima ukupno 284.808 pregleda, a ukupan broj pregleda po videu kretao se od 276 do 132.710, što je daleko nadmašilo našu populaciju pacijenata. Video snimci s najvećim brojem pregleda uključivali su sadržaj o: (1) simptomima bolesti bubrega (132.710 pregleda), (2) stadijumima bolesti bubrega (91.265 pregleda) i (3) laboratorijskim vrijednostima bolesti bubrega (18.615 pregleda).
Za ostale indikatore kvaliteta, postotak trajnog pristupa dijalizi na početku dijalize bio je {{0}}–100 posto (medijan 61 posto), a broj pacijenata koji su započeli dijalizu bio je nizak u rasponu od 0-3 po mjesec. Testiranje hemoglobina A1c bilo je visoko na početku na 90 posto i ostalo je konstantno visoko s rasponom od 89 do 98 posto. Rizik od ASCVD-a nije rutinski dokumentovan u beleškama o posetama na početku. Nakon implementacije automatizovanog kalkulatora za procjenu rizika ASCVD u EHR-u, pokazali smo trenutno povećanje dokumentacije na 82 posto u prvom tromjesečju implementacije i naknadno povećanje na 100 posto dokumentacije. Dobili smo ponovni certifikat bez nalaza za poboljšanje i pozitivnih povratnih informacija o uspješnom razvoju online edukacije za pacijente sa CKD.
Zadovoljstvo pacijenata je mjereno korištenjem ankete The Consumer Assessment of Health Providers and Systems koje je sproveo Press Ganey i prikupljeno za svaki ciklus certifikacije i ponovne certifikacije. Od 2012. do danas, postotak anketa u kojima su pacijenti izjavili "da, definitivno" na 3-skali za vjerovatnoću da će preporučiti program i domen komunikacije ljekara bio je otprilike 94 posto, odnosno 96 posto.

Cistanche deserticolasprečavahronična bolest bubrega
4. Diskusija
U ovoj studiji, pokazali smo da se IP briga o CKD-u može implementirati i održati tokom dužeg vremenskog perioda u akademskoj instituciji. Proces dobijanja TJC sertifikata je edukativan i nagrađujući. Pruža priliku da se ispita učinak programa i identifikuju nedostaci u njezi. TJC certifikacija osigurava stalan proces razvoja mjera kvaliteta, implementacije intervencija za postizanje ciljeva programa i mjerenja ishoda. Za razliku od drugih regulatornih agencija, TJC certifikat pruža fleksibilnost programima da odrede svoje vlastite značajne mjere učinka. U proteklih osam godina definisali smo i izmjerili 13 indikatora kvaliteta za zbrinjavanje HBB-a. Sveukupno, uspjeli smo poboljšati performanse na većini pokazatelja kvaliteta ili barem održati visok učinak. Većina indikatora je povučena na kraju ciklusa ponovne certifikacije. Neki su smatrani kritičnim za njegu CKD-a i nastavljeni su u dodatnim ciklusima.
4.1. Kontrola krvnog pritiska
Kontrola krvnog pritiska ostala je mjera učinka za 3 ciklusa ponovne certifikacije jer je neophodna za sprječavanje napredovanja CKD-a i pronašli smo priliku za poboljšanje performansi. U prosjeku, kontrola krvnog tlaka postignuta je kod 81 posto pacijenata. Kada smo ciljali stroži cilj (<130 0="" mmhg),="" between="" 53–67%="" of="" our="" patients="" were="" able="" to="" achieve="" that="" target.="" despite="" a="" drop="" in="" control="" with="" implementation="" of="" more="" stringent="" targets,="" we="" still="" achieved="" higher="" rates="" of="" control="" compared="" to="" the="" literature.="" thanamayooran="" and="" colleagues="" demonstrated="" that="" 40%="" of="" patients="" achieved="" a="" target="" blood="" pressure="" of=""><130 0="" mmhg="" when="" receiving="" ip="" ckd="" care="" [75].="" surveys="" of="" the="" general="" population="" have="" demonstrated="" that="" 13.2–37%="" of="" patients="" with="" ckd="" achieve="" a="" target="" blood="" pressure="">
Pokazalo se da je postizanje ciljanog krvnog pritiska na klinici izazovno. Da bi se poboljšala kontrola krvnog pritiska, cijeli IP tim je bio angažiran u brojnim aspektima. Naši medicinski asistenti imaju godišnju procjenu kompetentnosti za precizno mjerenje krvnog tlaka i osiguravaju da se mjerenja povišenog krvnog tlaka ponavljaju i bilježe. Dijetetičar savjetuje o ograničenju natrija u ishrani i educira pacijente kako da čitaju etikete na hrani. Farmaceut procjenjuje pridržavanje lijekova, štetne efekte antihipertenziva i optimizira terapiju. Medicinske sestre obavljaju rutinsko telefonsko praćenje mjerenja krvnog tlaka kod kuće za pacijente čija klinička mjerenja nisu ciljana. Socijalni radnik procjenjuje finansijske resurse i rješava prepreke pristupu lijekovima i obezbjeđuje besplatan aparat za mjerenje krvnog tlaka pacijentima kojima je potrebna. Liječnik pregleda preporuke tima, sažima plan koji optimizira antihipertenzivni režim i uključuje principe zdravog načina života (redovno vježbanje, dijeta sa niskim sadržajem natrija, ograničavanje unosa alkohola, itd.). Preko 90 posto naših pacijenata prati i bilježi krvni tlak kod kuće, što olakšava prilagođavanje lijekova na osnovu očitanja kod kuće. Značajan broj pacijenata ima hipertenziju u bijelom mantilu, tako da korištenje kliničkih očitanja potcjenjuje stvarnu kontrolu krvnog tlaka [28,70]. Sa implementacijom i povećanim angažmanom pacijenata u EHR-u, moglo bi postati moguće izvesti izvještaj o učinku na osnovu očitanja kod kuće. Buduće inicijative za kontrolu krvnog pritiska uključuju da pacijenti unesu svoja kućna očitanja u MyChart portal EPIC EHR-a pomoću svog mobilnog uređaja ili laptopa kako bi se vrijednosti bilježile i primjenjivale. Još nismo implementirali ovu inicijativu za krvni pritisak zbog nedostatka edukativnih materijala i resursa za edukaciju pacijenata o ovom elektronskom izvještavanju.
4.2. Obrazovanje
Edukacija o CKD-u je ključna za osnaživanje pacijenata da budu aktivni učesnici u njihovoj njezi i povezana je sa smanjenjem hospitalizacija i mortaliteta [1,3–5,7,8,11]. U prospektivnom, randomiziranom, kontroliranom ispitivanju IP obrazovne intervencije za CKD, grupa za njegu IP je pokazala značajno kašnjenje u započinjanju terapije dijalizom u poređenju sa grupom uobičajene njege (p < 0.0001)="" [78].="" edukacija="" prije="" dijalize="" je="" važna="" u="" osiguravanju="" glatkog="" prijelaza="" na="" dijalizu,="" uključujući="" postavljanje="" trajnog="" pristupa="" i/ili="" prijelaz="" na="" transplantaciju="" [79].="" peritonealna="" dijaliza="" (pd)="" i="" kućna="" hemodijaliza="" (hd)="" se="" nedovoljno="" koriste="" u="" sjedinjenim="" državama="" sa="" oko="" 90="" posto="" pacijenata="" koji="" primaju="" hd="" u="" centru="" [80].="" vjerujemo="" da="" je="" opsežna="" edukacija="" pružena="" našim="" pacijentima="" razlog="" za="" relativno="" visok="" postotak="" naših="" pacijenata="" koji="" su="" započeli="" terapiju="" zamjene="" bubrega="" s="" pd="" (30="" posto)="" u="" poređenju="" sa="" hd="" u="" centru="" (70="" posto).="" ovo="" je="" u="" skladu="" s="" drugim="" studijama="" koje="" su="" pokazale="" da="" je="" obrazovanje="" za="" ckd="" povezano="" sa="" povećanim="" izborom="" kućnih="" hd="" i="" pd="" modaliteta="" za="" razliku="" od="" hd="" u="" centru="" [81].="" u="" istraživanju="" nefrologa="" koji="" prakticiraju,="" preko="" 90="" posto="" nefrologa="" bi="" za="" sebe="" odabralo="" dijalizu="" kod="" kuće,="" a="" ipak="" mali="" broj="" pacijenata="" sa="" ckd="" je="" na="" kućnoj="" dijalizi="" [82].="" kliničari="" bi="" trebali="" primjenjivati="" iste="" standarde="" za="" brigu="" o="" pacijentima="" koje="" bi="" željeli="" za="" sebe="" ili="" članove="" porodice,="" ako="" razviju="" esrd.="" različiti="" medicinski="" programi="" sve="" više="" usvajaju="" tehnološka="" rješenja="" za="" podršku="" samoupravljanju="" [83,84].="" uspjeli="" smo="" educirati="" mnogo="" više="" pacijenata="" s="" online="" video="" zapisima="" nego="" grupnim="" časovima="" (70="" posto="" naspram="" 33="" posto).="" online="" edukacija="" pruža="" rješenje="" za="" nekoliko="" prepreka="" s="" kojima="" se="" suočava="" lično="" obrazovanje,="" uključujući="" prijevoz="" do="" ustanove,="" zakazivanje,="" tempo="" učenja="" (tj.="" pacijenti="" mogu="" gledati="" video="" zapise="" kako="" im="" odgovara="" i="" tempom)="" i="" česte="" posjete="" ljekaru="" ili="" hospitalizaciju.="" jedno="" od="" glavnih="" ograničenja="" je="" proizvodnja="" video="" zapisa="" na="" različitim="" jezicima.="" zbog="" ograničenih="" resursa,="" nismo="" preveli="" obrazovne="" video="" zapise="" na="" španski;="" shodno="" tome,="" nije="" svaki="" pacijent="" imao="" koristi="" od="" video="">
4.3. Vascular Access
Pravovremeno stvaranje trajnog pristupa za kroničnu dijalizu komplicirano je brojnim kliničkim i psihosocijalnim faktorima što ovo čini važnom, ali izazovnom metrikom kvalitete. Upotreba AVF-a za HD je povezana sa poboljšanim mortalitetom i morbiditetom i nižim troškovima u poređenju sa upotrebom centralnog venskog katetera [10,72,85]. Tokom poslednje decenije, stopa upotrebe AVF-a kod preovlađujućih pacijenata na dijalizi značajno se poboljšala sa približno 35 procenata na 65 procenata [80]. Međutim, na početku dijalize, upotreba AVF-a i dalje je vrlo niska sa preko 80 posto pacijenata koji započinju dijalizu koristeći tunelski kateter [80]. Hitni početak dijalize i dalje je previše čest i vjerovatno doprinosi visokom mortalitetu i morbiditetu u prvih 6 mjeseci od početka dijalize, posebno kod pacijenata starijih od 65 godina [80].
Na početku našeg razvoja programa, iskusili smo značajna kašnjenja od upućivanja pacijenata na vaskularnu hirurgiju do stvarne posjete i/ili postavljanja trajnog vaskularnog pristupa. Kako bismo riješili ovaj problem, napravili smo zajedničku kliniku za CKD-vaskularnu hirurgiju, koja se zakazuje jednom mjesečno, gdje su pacijenti koji su imali uznapredovalu CKD mogli posjetiti nefrologa i hirurga tokom iste posjete. Ovakva koordinacija njege rezultirala je blagovremenom procjenom vaskularnog pristupa i operacijom. U prosjeku, 77 posto pacijenata je započelo HD sa funkcionalnimAVFu prvom 2-godišnjem ciklusu i 61 posto u drugom ciklusu. Jedan izazov s kojim smo se susreli s ovim indikatorom kvaliteta je mali broj pacijenata koji prelaze iz stadijuma 5 CKD u HD, što otežava upoređivanje i kretanje podataka iz mjeseca u mjesec ili demonstriranje značajnog poboljšanja. Naši rezultati su slični drugim studijama koje pokazuju veće stope AVF-a od 45,2–68,4 posto kod pacijenata koji primaju IP CKD njegu u poređenju sa 4,8–58,8 posto u grupama za uobičajenu njegu [1,4,86,87]. Unatoč sveobuhvatnom obrazovanju i IP skrbi, postoje pacijenti koji će započeti HD s tunelskim kateterom iz više razloga uključujući: (1) kasno upućivanje pacijenata sa uznapredovalom CKD i niskim socioekonomskim statusom, (2) hitnu dijalizu zbog akutne ozljede bubrega kod pacijenata koji su prethodno imali umjerenu (ne uznapredovalu) CKD na početku i (3) pacijente koji su u početku odabrali peritonealnu dijalizu, ali su počeli s HD zbog nepredviđenog akutnog pogoršanja zdravlja. Razvijamo i implementiramo protokol za hitan početak PD (unutar 24-48 h nakon postavljanja PD katetera) kako bismo riješili ovaj drugi problem.
4.4. Transplantacija
Stope preživljavanja pacijenata sa ESRD-om su mnogo bolje za one koji su podvrgnuti transplantaciji bubrega u poređenju sa onima koji primaju hroničnu dijalizu [80]. Naš program osigurava pravovremeno upućivanje odgovarajućih kandidata na program transplantacije kada se GFR približi 20 mL/min/1,73 m2. Naše iskustvo je da pacijenti iz našeg IP programa za CKD imaju bolje zdravstvene ishode (tj. održavanje zdravlja, samopraćenje zdravstvenih ishoda i pridržavanje lijekova) i imaju veću vjerovatnoću stavljanja na listu čekanja za transplantaciju (nije prijavljeno). Međutim, nismo izmjerili i uporedili naše omjere upućivanja na popis sa uobičajenom nefrološkom njegom. Neki pacijenti primaju preventivnu transplantaciju bubrega, dok drugi počinju da skupljaju vrijeme čekanja prije početka dijalize (tj. kada je GFR ispod 20 mL/min/1,73 m2). Da bismo olakšali upućivanje na transplantaciju, radili smo sa programom za transplantaciju i timom za informatiku kako bismo omogućili jasan i vidljiv prikaz statusa liste transplantacija u EHR-u svakog pacijenta.
4.5. Vakcinacije
Vakcinacije su jedna od najkorisnijih strategija zdravstvene prevencije za smanjenje morbiditeta i mortaliteta povezanih sa zaraznim infekcijama. Pacijenti sa CKD-om treba da primaju godišnju vakcinu protiv gripe, pneumokoka i hepatitisa B [71]. Fokusirali smo se na vakcinaciju protiv pneumokoka, a ne protiv hepatitisa B, budući da je naša osnovna stopa za vakcinaciju protiv hepatitisa B bila visoka, dok je postojala prilika za poboljšanje stope vakcinacije protiv pneumokoka. Kako bismo poboljšali ovu mjeru, osigurali smo tačnu dokumentaciju istorije vakcinacije od strane farmaceuta za svakog pacijenta i pojednostavili proces naručivanja vakcinacije. Doživjeli smo snažan porast primjene vakcine protiv pneumokoka sa početne vrijednosti od manje od 50 posto na preko 90 posto pacijenata na kraju izvještajnog ciklusa.
4.6. Napredne direktive
Tokom procesa ponovne certifikacije, postoji prilika da se razgovara o povlačenju mjera i usvajanju novih mjera kvaliteta. Naš anketar Zajedničke komisije smatra da su pružaoci usluga u klinici IP CKD u jedinstvenoj poziciji da razgovaraju o tranziciji u njezi i preferencijama pacijenata i predložio je da počnemo pratiti rasprave o naprednim direktivama sa našim pacijentima. Rasprava o naprednim direktivama može biti neugodna, posebno u ambulantnim uvjetima i kod mlađih pacijenata. Naš socijalni radnik se osjećao najbolje pripremljenim i pozicioniranim da vodi razgovore s pacijentima. Uprkos našoj uočenoj zabrinutosti oko ove mjere, uspjeli smo pokrenuti razgovore o naprednim direktivama kod 90 posto pacijenata, što je bilo značajno poboljšanje u odnosu na početnu vrijednost manju od 30 posto. U 2015. godini, potrošnja Medicare premašila je 64 milijarde dolara za korisnike sa CKD i 34 milijarde dolara za troškove ESRD u ukupnom iznosu od preko 98 milijardi dolara [80]. Troškovi su neproporcionalno visoki za dijalizne pacijente u posljednjoj godini života. Rasprava o naprednim direktivama s pacijentima koji se nalaze prije dijalize i dijalize je ključna za odabir medicinskih intervencija koje su usklađene sa preferencijama pacijenata, uz istovremeno smanjenje nepotrebnih troškova za društvo.
4.7. Rizik od kardiovaskularnih bolesti
Kardiovaskularne bolesti (KVB) ostaju vodeći uzrok smrti u Sjedinjenim Državama i većini drugih razvijenih zemalja [88]. Među pacijentima sa CKD, smrt od KVB je mnogo češća od progresije u ESRD. CKD je identifikovan kao nezavisni faktor rizika za KVB, čak i nakon prilagođavanja uobičajenim komorbidnim stanjima [74]. Rizik od KVB raste kako GFR opada [80,89]. Procjena rizika je kritična s obzirom na visoku prevalenciju i lošiju prognozu nakon KV događaja kod pacijenata sa CKD u odnosu na opću populaciju (tj. prilagođeno dvogodišnje preživljavanje pacijenata s akutnim infarktom miokarda je 81 posto u općoj populaciji, u poređenju sa 56 posto za CKD Faza 4-5 [80].Procjena rizika za KVB kod pacijenata sa CKD je komplikovana zbog prisustva tradicionalnih i netradicionalnih faktora srčanog rizika. Američki koledž za kardiologiju je razvio online i pametne telefonske kalkulatore rizika, koji su dostupni: http://tools.acc.org/ASCVD-Risk-Estimator-Plus/#!/calculate/estimate/ (poslednji pristup: 25.6.2018.) Radili smo sa timom za informatiku na implementaciji elektronskog kalkulatora rizika od ASCVD u EHR, što rezultira brzim i strmim povećanjem dokumentacije ovog važnog rizika sa nula na 100 posto do kraja ciklusa izvještavanja. Pacijenti sa visokim rizikom od ASCVD dobijaju dodatnu pažnju u smislu edukacije o važnosti modifikacija životnog stila fikacije, odgovarajući medicinski tretman i upućivanje na kardiologiju.
4.8. Ostali indikatori
Što se tiče ostalih pokazatelja, bili smo uspješni u poboljšanju stope kompletiranja dokumentacije za posjetu ordinaciji u EHR-u u roku od 48 sati od posjete ordinaciji sa ispod 50 posto na otprilike 100 posto. Osigurali smo da je preko 90 posto dijabetičara proveravalo HgA1C najmanje svakih 6 mjeseci. Nismo napravili mnogo poboljšanja u nekim mjerama procesa kao što je stopa otkazivanja klinike ili pristup njezi zbog brojnih faktora izvan naše kontrole.
4.9. Izazovi
Unaprijed trošak IP tima je najveći izazov za implementaciju i održavanje IP zaštite CKD. Standardni model naknade za uslugu u Sjedinjenim Državama ne nadoknađuje troškove mnogim članovima tima osim ljekarima ili stručnjacima za naprednu praksu (liječnici za proširenje). Medicare nadoknađuje troškove dijetetičarima za procjenu pacijenata s CKD stadijumom 4, iako smo naišli na logističke izazove pri zakazivanju pacijenata za dvije odvojene posjete (sa liječnikom i dijetetičarom) tokom iste posjete CKD, dobijanjem odobrenja osiguranja za svaku posjetu dijetetičaru i postavljanjem upućivanje liječnika dijetetičaru za svaku narednu posjetu. Medicare obezbjeđuje nadoknadu za 6 edukativnih sesija o modalitetima dijalize, ali te sesije moraju trajati najmanje 30 minuta i moraju biti osigurane od strane liječnika ili ljekarnika. Usluge upravljanja terapijom lijekovima koje pruža farmaceut se ne nadoknađuju prema trenutnoj strukturi Medicare jer se posjeta CKD-a obavlja u suradnji s liječnikom. Usluge socijalnog radnika se ne nadoknađuju osim ako se ne pruža savjetovanje za mentalno zdravlje. Međutim, IP CKD programi imaju potencijal za stvaranje nizvodnih ili indirektnih prihoda povećanjem broja pacijenata koji započinju dijalizu, više pacijenata koji započinju dijalizu sa trajnim pristupom, više korištenja PD, poboljšanim uputama za transplantaciju od živog donora bubrega i zauzvrat većim stopama transplantacije. Sve to pomaže da se nadoknadi troškovi zaštite IP-a ili čak da IP CKD programi budu isplativi.
U 2015. godini, rashodi Medicare ESRD/osoba/godina iznosili su 88.750 USD za HD pacijenta, 75.140 USD za PD pacijenta i 34.084 USD za pacijenta sa transplantacijom [80]. Pacijenti koji primaju dijalizu sa AVF-om imaju niže ukupne troškove/član/godinu u poređenju sa onima sa HD kateterima [80]. U skorije vrijeme, Lin i kolege su procijenili isplativost teoretskog IP programa CKD u poređenju sa uobičajenom njegom CKD-a u američkih Medicare korisnika sa stadijumom 3 i 4 CKD između 45 i 84 godine. Rezultati modela pokazali su da bi IP CKD program koji finansira Medicare mogao biti isplativ smanjenjem potrebe za RRT i produžavanjem života [13].
smanjenjem potrebe za RRT i produžavanjem života [13].
Prostor takođe može predstavljati izazov pri razvoju novog programa. U početku smo osigurali prostor tako što smo dijelili isti prostor i vrijeme u klinici kao i klinike za opću nefrologiju. Ovo nije bilo tako izazovno u poređenju sa osiguravanjem novog prostora kao dijelom naših ciljeva proširenja programa. Borimo se s dobivanjem novog prostora za dodavanje dodatnih klinika na drugim geografskim lokacijama kako bismo bolje služili našoj raznolikoj populaciji pacijenata.
4.10. Ograničenja našeg studija
Postoji nekoliko ograničenja za naše istraživanje. Ovo je opservacijska, deskriptivna studija koja procjenjuje uticaj certifikacije i ponovne certifikacije Zajedničke komisije na kliničke i procesne ishode njege za pacijente sa CKD. Budući da u ovoj studiji nije bilo kontrolne grupe, moguće je da se klinički ishodi postignuti u ovom programu mogu postići u klinici u kojoj radi liječnik. Međutim, različiti članovi tima vodili su mnoge projekte poboljšanja kvaliteta (tj. stope vakcinacije od strane farmaceuta, napredne direktive socijalnog radnika, trajni pristup dijalizi od strane nefrologa) i malo je vjerovatno da bi jedan član tima sam mogao sve to učiniti. Ovaj zajednički pristup bio je kritičan za naš uspjeh i ovaj stepen poboljšanja kvaliteta vjerovatno neće biti održan tokom dugog vremenskog perioda u klinici baziranoj na ljekaru. Drugo, neki od pacijenata koji su upućeni u naš program dobili su njegu u općoj nefrološkoj klinici prije upućivanja i moguće je da je prethodna njega uticala na njihove ishode, ali ova pristrasnost je možda bila u oba smjera za ishode od interesa. Na kraju, rezultati se možda neće moći generalizovati na neakademske programe s obzirom na razlike u informatičkim resursima, populaciji pacijenata i članovima IP tima. Potrebno je dodatno istraživanje kako bi se uporedili ishodi i isplativost zaštite IP sa uobičajenom njegom za KBB i procijenila izvodljivost širenja ovog modela zaštite na druge institucije.
5. Zaključci
Certifikacija Zajedničke komisije zahtijeva razvoj i implementaciju snažnih planova osiguranja kvaliteta i poboljšanja učinka. Pružanje njege HBB-a uključuje složene procese, a poboljšanje mjera ishoda najbolje se postiže korištenjem pristupa zasnovanog na timu gdje je visokokvalitetna skrb prioritet za sve članove IP tima. Postizanje certifikata nije jednostavan zadatak, zahtijeva snažno vodstvo, posvećenost, posvećenost vremena i institucionalnu podršku uz nagradu nacionalno priznate, vanjske validacije izvrsnosti u njezi pacijenata kojima pružamo usluge.

Cistanche deserticolasprečavaCKD, kliknite ovdje da dobijete uzorak
1 2 * | Fakultet farmacije i farmaceutskih nauka, Univerzitet Kalifornije, San Dijego, CA 92093, Odsjek za nefrologiju SAD, Medicinski fakultet, Univerzitet Kalifornije, San Diego, CA 92093, SAD Prepiska: lawdishu@ucsd.edu; Tel.:+1-858-534-3919 |
Reference
1. Chen, YR; Yang, Y.; Wang, SC; Chiu, PF; Chou, WY; Lin, CY; Chang, JM; Chen, TW; Ferng, SH; Lin, CL Efikasnost multidisciplinarne njege za hroničnu bolest bubrega na Tajvanu: 3-godišnja prospektivna kohortna studija. Nefrol. Dial. Transplant. 2013, 28, 671–682.
2. Chen, YR; Yang, Y.; Wang, SC; Chou, WY; Chiu, PF; Lin, CY; Tsai, WC; Chang, JM; Chen, TW; Ferng, SH; et al. Multidisciplinarna njega poboljšava klinički ishod i smanjuje medicinske troškove za pre-završnu bolest bubrega na Tajvanu. Nefrologija 2014, 19, 699–707.
3. Shi, Y.; Xiong, J.; Chen, Y.; Deng, J.; Peng, H.; Zhao, J. Efikasnost multidisciplinarnih modela nege za pacijente sa hroničnom bolešću bubrega: sistematski pregled i meta-analiza. Int. Urol. Nefrol. 2018, 50, 301–312.
4. Goldstein, M.; Yassa, T.; Dacouris, N.; McFarlane, P. Multidisciplinarna predijalizna njega i morbiditet i mortalitet pacijenata na dijalizi. Am. J. Kidney Dis. 2004, 44, 706–714.
5. Levin, A.; Lewis, M.; Mortiboy, P.; Faber, S.; Hare, I.; Porter, EC; Mendelssohn, DC Multidisciplinarni programi predijalize: Kvantifikacija i ograničenja njihovog utjecaja na ishode pacijenata u dva kanadska okruženja. Am. J. Kidney Dis. 1997, 29, 533–540.
6. Yu, YJ; Wu, IW; Huang, CY; Hsu, KH; Lee, CC; Sun, CY; Hsu, HJ; Wu, MS Multidisciplinarna predijalizna edukacija smanjila je bolničke i ukupne medicinske troškove u prvih 6 mjeseci dijalize kod pacijenata na incidentnoj hemodijalizi. PLOS ONE 2014, 9, e112820. 7. Wang, SM; Hsiao, LC; Ting, IW; Yu, TM; Liang, CC; Kuo, HL; Chang, CT; Liu, JH; Chou, CY; Huang, CC Multidisciplinarna njega kod pacijenata sa hroničnom bolešću bubrega: sistematski pregled i meta-analiza. EUR. J. Intern Med. 2015, 26, 640–645.
8. Hemmelgarn, BR; Manns, BJ; Zhang, J.; Tonelli, M.; Klarenbach, S.; Walsh, M.; Culleton, BF Povezanost između multidisciplinarne njege i preživljavanja starijih pacijenata sa hroničnom bolešću bubrega. J. Am. Soc. Nefrol. 2007, 18, 993–999.
9. Curtis, BM; Ravani, P.; Malberti, F.; Kennett, F.; Taylor, PA; Đurđev, O.; Levin, A. Kratkoročni i dugoročni uticaj multidisciplinarnih klinika uz standardnu nefrološku negu na ishode pacijenata. Nefrol. Dial. Transplant. 2005, 20, 147–154.
10. Chen, PM; Lai, TS; Chen, PY; Lai, CF; Yang, SY; Wu, V.; Chiang, CK; Kao, TW; Huang, JW; Chiang, WC; et al. Multidisciplinarni program njege za uznapredovalu kroničnu bolest bubrega: Smanjuje zamjenu bubrega i medicinske troškove. Am. J. Med. 2015, 128, 68–76.
11. Bayliss, EA; Bhardwaj, B.; Ross, C.; Beck, A.; Lanese, DM Multidisciplinarna timska njega može usporiti stopu opadanja bubrežne funkcije. Clin. J. Am. Soc. Nefrol. 2011, 6, 704–710.
12. Fluck, RJ; Taal, MW Koja je vrijednost multidisciplinarne skrbi za hroničnu bolest bubrega? PLoS Med. 2018, 15, e1002533.
13. Lin, E.; Chertow, GM; Yan, B.; Malcolm, E.; Goldhaber-Fiebert, JD Isplativost multidisciplinarne njege kod blage do umjerene kronične bolesti bubrega u Sjedinjenim Državama: studija modeliranja. PLoS Med. 2018, 15, e1002532.
14. Hebert, LA; Bhardwaj, B.; Ross, C.; Beck, A.; Lanese, DM Efekti kontrole krvnog pritiska na progresivno oboljenje bubrega kod crnaca i belaca. Modifikacija ishrane u studiji bubrežne bolesti. Hypertension 1997, 30, 428–435.
15. Gerstein, H.; Yusuf, S.; Mann, JFE; Hoogwerf, B.; Zinman, B.; Held, C.; Fisher, M.; Wolfenbuttel, BHR; Pagans, JB; Richardson, L.; et al. Učinci ramiprila na kardiovaskularne i mikrovaskularne ishode kod osoba sa dijabetes melitusom: Rezultati studije HOPE i podstudije MICRO-HOPE. Heart Outcomes Prevention Evaluation Study Investigators. Lancet 2000, 355, 253–259.
16. Syrjanen, J.; Mustonen, J.; Pasternack, A. Hipertrigliceridemija i hiperurikemija su faktori rizika za progresiju IgA nefropatije. Nefrol. Dial. Transplant. 2000, 15, 34–42.
17. IV. NKF-K/DOQI Smjernice kliničke prakse za anemiju kod kronične bubrežne bolesti: ažuriranje 2000. Am. J. Kidney Dis. 2001, 37, S182–S238.
18. III. NKF-K/DOQI Smjernice kliničke prakse za vaskularni pristup: ažuriranje 2000. Am. J. Kidney Dis. 2001, 37, S137–S181.
19. Kopple, JD Nacionalna fondacija za bubrege K/DOQI smjernice kliničke prakse za ishranu kod kronične bubrežne insuficijencije. Am. J. Kidney Dis. 2001, 37, S66–S70.
20. Parving, HH; Lehnert, H.; Bröchner-Mortensen, J.; Gomis, R.; Andersen, S.; Arner, P. Učinak irbesartana na razvoj dijabetičke nefropatije kod pacijenata sa dijabetesom tipa 2. N. Engl. J. Med. 2001, 345, 870–878.
